
Laminoplastia cervical: descripción de la técnica y revisión bibliográfica
Augusto Vilariño,1 Santiago Erice,2 Ariel Sainz,2 Daniel Seclen,3 Leopoldo Luciano Luque2
1. Klinikun Kassel, Hessen, Alemania
2. Columna Baires, Ciudad Autónoma de Buenos Aires, Argentina
3. Hospital Julio C. Perrando, Resistencia, Chaco, Argentina
Recibido: 22/04/2024. Aceptado: 10/07/2024
Augusto Vilariño
augustovilarino@gmail.com
DOI:10.59156/revista.v38i03.660
ORCID
Augusto Vilariño: 0000-0003-1084-4971
Santiago Erice: 0000-0002-0486-7715
Ariel Sainz: 0009-0008-6350-6726
Daniel Seclen: 0000-0002-4647-1428
Leopoldo Luciano Luque: 0009-0009-5045-1946
EMAILS
Santiago Erice santiagoerice@gmail.com
Ariel Sainz arieledgardosainz@hotmail.com
Daniel Seclen danielseclen.neuro@gmail.com
Leopoldo Luciano Luque leopoldoluciano.luque@gmail.com
Los autores no declaran conflicto de interés
Los autores no declaran financiamiento.
RESUMEN
Introducción: la laminoplastia es una técnica de descompresión medular a través de la expansión del canal espinal con preservación de los elementos posteriores.
Objetivos: comunicar una serie de 80 casos tratados quirúrgicamente mediante técnica de laminoplastia tipo “open door”, describir la técnica quirúrgica utilizada y analizar la literatura pertinente.
Materiales y métodos: se analizaron 80 pacientes sin respuesta al tratamiento conservador con canal estrecho cervical multisegmentario que fueron sometidos a tratamiento quirúrgico mediante técnica de laminoplastia de tipo “open door” durante el período 2013-2019. Se analizaron datos demográficos e intraoperatorios. Los resultados clínicos fueron evaluados mediante escala de Nurick.
Resultados: 80 pacientes fueron tratados quirúrgicamente mediante técnica de laminoplastia: 38 mujeres y 42 hombres, con un rango de edad desde 43 a 83 años. 74 pacientes fueron operados de 5 niveles. Los niveles más frecuentes fueron C3-C7. Tiempo de cirugía promedio de 91 minutos. El Nurick promedio de la serie fue: prequirúrgico, mediana 3 (rango intercuartílico 3-4); postquirúrgico, mediana 1 (RIC 1-3) con un valor p <0.01; 4 pacientes requirieron reintervención debido a infección de partes blandas y 2 evolucionaron con pérdida de lordosis fisiológica con progresión a la cifosis requiriendo artrodesis instrumentada. El promedio de días de internación fue de 2.35.
Conclusión: la laminoplastia es una técnica válida para pacientes con mielopatía cervical, con baja tendencia a la cifosis. Una menor pérdida en el rango de movimiento y el dolor cervical, son consecuencia de la conservación de estructuras músculoligamentarias.
Palabras claves. Descompresión cervical. Laminoplastia cervical. Laminoplastia open door. Mielopatía.
Cervical laminoplasty: description of the technique and bibliographic review
ABSTRACT
Background: laminoplasty is a spinal cord decompression technique, through the enlargement of the spinal canal, with preservation of the posterior spinal elements.
Objectives: to present a case series of 80 patients treated with “open door” laminoplasties, to describe the surgical technique employed and to analyze the current literature.
Methods: 80 patients with multisegmented cervical canal narrowing that failed to respond to conservative measures underwent surgical treatment with “open door” laminoplasty between 2013-2019. We analyze demographic and intraoperative data; clinical outcomes were evaluated using the Nurick scale.
Results: 80 patients received surgical treatment with “open door” laminoplasty; 38 women and 42 men, between the ages of 43 and 83; 74 patients had surgery at 5 different cervical levels; the most frequent levels were C3-C7. The mean duration of surgery was 91 minutes; the average pre-operative and post-operative scores in the Nurick scale were Median = 3 (IQR 3-4) and Median = 1 (IQR 1-3) with a p <0.01; 4 patients required repeat operative intervention due to soft tissue infections, and 2 patients had loss of physiological cervical lordosis, progressing to kyphosis which required arthrodesis. The average length of stay (LOS) in days was 2.35.
Conclusion: laminoplasty is a valid surgical technique in the treatment of patients with cervical myelopathy, with low rates of post-operative kyphosis. The conservation of posterior muscle and ligamentous structures leads to decreased loss in range of motion (ROM) and less neck pain when compared with other surgical techniques.
Keywords. Cervical decompression. Cervical laminoplasty. Myelopathy. Open door laminoplasty.
INTRODUCCIÓN
La laminoplastia cervical (LC) fue descripta por primera vez por Omaya y cols. en 1973, es una técnica de conservación laminar en la cual se realiza una descompresión medular a través de la expansión del canal espinal, en esta se preservan los elementos posteriores y se evitan, en principio, complicaciones como la cifosis y la inestabilidad iatrogénica. Además, permite la descompresión anterior indirecta al posibilitar que la médula espinal migre dorsalmente, como en pacientes con hernias de disco múltiple u osificación del ligamento longitudinal posterior (OLLP). Existen distintas variantes de “open door”, laminoplastia en Z y tipo “puerta francesa” como la reportada por Hirabayashi y cols. en 1978.1
En su concepción, se ha argumentado que esta técnica requiere la fijación del complejo lámina-espina para mantener la descompresión, y esto se logra mediante el uso de diferentes métodos de fijación como sutura con ligadura, alambres o miniplacas.2 Se ha demostrado que estas diversas técnicas son efectivas durante un período de seguimiento de 5 a 10 años.3,4
Los objetivos de la cirugía son proporcionar una descompresión efectiva mediante la expansión del diámetro del canal conservando los elementos posteriores, mantener o restaurar la lordosis cervical y estabilizar la columna cervical en caso de inestabilidad, así como prevenir la formación de membranas postlaminectomías.5
Las indicaciones actuales para la laminoplastia incluyen mielopatía cervical, mielorradiculopatía secundaria a OLLP, espondilosis cervical, estenosis congénita, hernia discal multinivel y síndrome de cordón central traumático.1 Wada y cols. recomendaron el tratamiento quirúrgico en pacientes con manifestación clínica de mielopatía que tenían una puntuación de la AJO (Asociación Japonesa de Ortopedia) de 13 y donde se observaba compresión de la médula espinal en estudios de imagenes.6 Generalmente, los procedimientos posteriores están indicados en pacientes con mielopatía cervical cuya columna cervical se encuentra en una alineación neutra a lordótica. Varios estudios han reportado resultados quirúrgicos deficientes en pacientes con cifosis local.1
La alineación cervical lordótica permite una mayor movilización medular hacia posterior, sin embargo, la laminoplastia es efectiva incluso en pacientes con 10° a 15° de cifosis cervical, mientras que en pacientes con un alto grado de cifosis, la médula espinal se adhiere sobre la parte posterior de los cuerpos vertebrales impidiendo una descompresión adecuada de la médula.
Se han descripto varias desventajas de la laminoplastia, como el aumento del dolor cervical, pérdida de movimiento y la cifosis cervical secundaria.7 Esto se debe principalmente al posible trauma muscular relacionado con el abordaje.
OBJETIVOS
Describir una serie de casos tratados quirúrgicamente mediante laminoplastia con técnica “open door”, reportar los resultados obtenidos y analizar la literatura asociada.
MATERIALES Y MÉTODOS
Selección de pacientes
Se realizó un estudio de tipo retrospectivo sobre pacientes con diagnóstico de canal estrecho cervical multisegmentario tratados quirúrgicamente mediante laminoplastia cervical tipo “puerta abierta” entre el 2013 y el 2019. Las intervenciones fueron realizadas por el mismo equipo quirúrgico con un seguimiento mínimo de 6 meses. Fueron incluidos aquellos pacientes con signos y síntomas de mielopatía; confirmación imagenológica de canal estrecho cervical multisegmentario (más de tres segmentos afectados) por resonancia magnética (RM); alineación neutra o lordosis conservada y falla de tratamiento médico conservador al menos durante 3 meses. Los datos demográficos analizados fueron: edad; sexo; niveles tratados; escala de Nurick y diámetro del canal pre y postquirúrgicos; tiempo quirúrgico y de internación y complicaciones.
Técnica quirúrgica
Todos los pacientes fueron operados bajo anestesia general en posición en decúbito prono o semisentados, según la preferencia y experiencia del equipo quirúrgico, y con monitoreo neurofisiológico intraoperatorio (Figura 1).8–10 En el decúbito prono el sostén cefálico se realizó con cabezal de Mayfield o con soportes de silicona, evitando un eventual daño ocular. La ventaja identificada en el uso del cabezal de Mayfield es que en caso de ser necesario un asistente no estéril puede modificar la posición cefálica. El rasurado del cuero cabelludo se realizó hasta la altura del inion para permitir una correcta adhesión de los campos quirúrgicos a la piel. Se elevó la camilla con antitrendelenburg para evitar congestión venosa y sangrados intraoperatorios. Las piernas se flexionaron para impedir el deslizamiento del paciente hacia la región caudal. Se protegieron puntos de apoyo y se traccionaron hacia abajo ambos hombros con cinta adhesiva de tela (Figura 2).

Figura 1. Paciente en decúbito prono con soporte cefálico de silicona y fijación con cinta adhesiva. Ambos hombros fueron traccionados caudalmente. Puntos de apoyo protegidos.

Figura 2. Vista superior del área quirúrgica con marcaje en la piel de la incisión a realizar. Se observa la fijación realizada de los puntos de tracción.
Se realizó antisepsia y colocación de campos estériles. El cirujano se ubicó en el lateral izquierdo del paciente, el ayudante, en el derecho y la instrumentadora, en el extremo cefálico. En los casos iniciales se corroboró el nivel a tratar con radioscopia. Actualmente se hace mediante palpación de la apófisis espinosa de C2.
Se infiltró con lidocaína con epinefrina al 1%. Se realizó una incisión por línea media desde la espinosa de C2 a la espinosa de C7 de 10 cm aproximadamente, efectuando una disección subperióstica de C3 a C7 con conservación de la inserción muscular de C2, lo cual creemos de suma importancia para mantener la estabilidad craneocervical; hacia lateral se disecó hasta el borde externo articular conservando lateralmente las cápsulas articulares del lado contralateral a la apertura. El objetivo es la conservación de una articulación sana que sirva de punto de anclaje cuando la técnica de “open door” es realizada con puntos espinoarticulares como fue descripta en la técnica original. Es esencial la preservación de la banda de tensión posterior, que se compone de los ligamentos supraespinoso e interespinoso. Se verifican los niveles a tratar mediante radioscopia.
Se efectúa una osteotomía completa de aproximadamente 3 mm de diámetro (con fresa AM-8 y, de ser necesario, se puede completar con Kerrison de 2 a 3 mm) en el punto de unión laminoarticular del lado izquierdo y la osteotomía incompleta, de mayor tamaño, respetando la cortical anterior en el mismo sitio contralateral (solo se elimina una capa cortical y hueso esponjoso). La dirección de los cortes debe tener una angulación levemente medial para evitar lesionar el macizo articular (Figuras 3 y 4). Se escinde el ligamento amarillo en el espacio intermedio C2-C3 y el espacio intermedio C7-T1 con Kerrison de 2 mm, también las adhesiones durales en el lado de apertura.

Figura 3. Imagen intraquirúrgica donde se observa la disección de los planos musculares hasta el borde externo articular y posterior colocación de puntos espinoarticulares (flechas amarillas) utilizados como puntos de anclaje.

Figura 4. Ilustración de la angulación levemente medial del corte en el punto de unión laminoarticular.
Un factor importante a tener en cuenta es que la lámina de la séptima vértebra cervical es muy gruesa, por lo tanto, el fresado del lado de la bisagra debe ser lo suficientemente amplio para permitir su quiebre completo (cuando la osteotomía es delgada puede suceder que sus bordes durante el quiebre entren en contacto e impidan una correcta apertura de dicho nivel).
Se moviliza manualmente el arco posterior empujando desde las apófisis espinosas hacia el lado de la osteotomía incompleta (derecha del paciente), se pueden utilizar curetas anguladas para facilitar la apertura. Consideramos una apertura intraoperatoria satisfactoria, cuando la espina queda a nivel del proceso articular contralateral y la lámina del lado de la apertura, paralela al piso.
Se realiza una fijación secuencial de miniplacas previamente moldeadas por el cirujano (de no ser preformadas) en la masa lateral y la lámina, tornillos de 2 a 3 mm de diámetro, de 4 a 6 mm de largo para las láminas y de 6 a 8 mm de largo para las articulares. Por lo general, para los extremos (C3 y C7) se utilizan placas de 4 orificios y para las vértebras centrales (C4-C5-C6) miniplacas de 5 orificios (Figura 5).

Figura 5. Miniplacas moldeadas por el cirujano, se utilizan las de 4 orificios para las vértebras de los extremos y las de 5 orificios para las centrales.
Cuando no se dispone de miniplacas para mantener la apertura, esta puede efectuarse con puntos de seda 1.0, como lo describe la técnica original. Los puntos son pasados en la cápsula articular del lado de la bisagra y posteriormente sostienen la apófisis espinosa de la vértebra correspondiente. Los puntos se van ajustando desde las vértebras centrales hacia las más periféricas en forma continuada, hasta mantener la apertura de los niveles intervenidos (Figura 6).

Figura 6. Imagen intraquirúrgica posterior a la fijación de las miniplacas en las masas laterales y láminas de los niveles intervenidos, se mantiene la apertura del canal espinal.
Se realiza hemostasia del músculo con el bipolar y se cierra fascia con puntos separados o continuos, para finalizar con el cierre del tejido celular subcutáneo y piel de manera habitual.
RESULTADOS
Información demográfica y consideraciones preoperatorias
De los 80 pacientes tratados quirúrgicamente bajo esta técnica, 38 (47%) fueron mujeres y 42 (52.5%), hombres, con un rango de edad desde 43 a 83 años.
Todos los pacientes fueron tratados previamente bajo medidas conservadoras, con escasa o nula respuesta a las mismas (Tabla 1).
TABLA 1. DATOS DE LOS PACIENTES INTERVENIDOS
| Caso |
Edad |
Sexo |
Niveles tratados |
Tiempo de cirugía (min.) |
Reintervención |
Nurick prequirúrgico |
Nurick postquirúrgico |
Días de internación |
| 1 | 65 | F | C3-C7 | 92 | No | 3 | 1 | 2 |
| 2 | 55 | M | C3-C7 | 86 | No | 4 | 3 | 12 |
| 3 | 70 | M | C3-C7 | 135 | No | 3 | 1 | 2 |
| 4 | 73 | M | C3-C7 | 94 | No | 4 | 3 | 3 |
| 5 | 69 | M | C3-C7 | 110 | No | 3 | 1 | 2 |
| 6 | 73 | F | C3-C7 | 84 | No | 3 | 1 | 2 |
| 7 | 58 | M | C3-C7 | 91 | No | 3 | 1 | 2 |
| 8 | 46 | F | C3-C7 | 95 | No | 2 | 1 | 2 |
| 9 | 66 | M | C3-C7 | 84 | No | 5 | 5 | 3 |
| 10 | 53 | M | C4-C7 | 81 | No | 4 | 3 | 2 |
| 11 | 55 | M | C3-C7 | 85 | No | 3 | 1 | 2 |
| 12 | 67 | F | C3-C7 | 87 | No | 5 | 4 | 2 |
| 13 | 46 | M | C3-C7 | 89 | No | 2 | 1 | 2 |
| 14 | 52 | F | C3-C7 | 92 | No | 3 | 1 | 2 |
| 15 | 78 | M | C3-C6 | 97 | No | 3 | 2 | 2 |
| 16 | 49 | F | C3-C7 | 82 | No | 4 | 3 | 3 |
| 17 | 61 | F | C3-C7 | 86 | No | 4 | 2 | 2 |
| 18 | 58 | F | C3-C7 | 90 | No | 2 | 1 | 2 |
| 19 | 66 | M | C3-C7 | 103 | No | 3 | 1 | 2 |
| 20 | 62 | F | C3-C7 | 88 | No | 3 | 1 | 2 |
| 21 | 80 | M | C3-C7 | 102 | No | 4 | 3 | 3 |
| 22 | 56 | F | C3-C7 | 87 | No | 3 | 1 | 2 |
| 23 | 77 | F | C3-C7 | 96 | No | 3 | 1 | 2 |
| 24 | 69 | F | C3-C7 | 91 | No | 3 | 2 | 2 |
| 25 | 81 | M | C3-C6 | 90 | No | 4 | 4 | 4 |
| 26 | 76 | M | C3-C7 | 89 | No | 4 | 3 | 2 |
| 27 | 67 | F | C3-C7 | 82 | No | 3 | 1 | 2 |
| 28 | 75 | M | C3-C7 | 84 | No | 3 | 1 | 2 |
| 29 | 58 | F | C3-C7 | 92 | No | 5 | 4 | 3 |
| 30 | 50 | M | C3-C7 | 95 | No | 4 | 3 | 3 |
| 31 | 48 | M | C3-C7 | 90 | No | 3 | 1 | 2 |
| 32 | 71 | M | C3-C7 | 105 | No | 2 | 1 | 2 |
| 33 | 64 | M | C3-C7 | 88 | No | 3 | 1 | 2 |
| 34 | 77 | F | C3-C7 | 92 | No | 3 | 2 | 2 |
| 35 | 80 | M | C3-C7 | 96 | No | 3 | 2 | 2 |
| 36 | 44 | F | C3-C7 | 82 | No | 2 | 1 | 2 |
| 37 | 60 | F | C3-C6 | 84 | No | 3 | 1 | 2 |
| 38 | 51 | M | C3-C7 | 90 | No | 3 | 2 | 2 |
| 39 | 60 | M | C3-C7 | 94 | No | 4 | 4 | 3 |
| 40 | 72 | F | C3-C7 | 87 | No | 5 | 5 | 3 |
| 41 | 59 | F | C3-C7 | 93 | No | 3 | 1 | 2 |
| 42 | 68 | F | C3-C7 | 89 | No | 3 | 1 | 2 |
| 43 | 78 | M | C3-C7 | 87 | No | 3 | 1 | 2 |
| 44 | 50 | F | C3-C7 | 91 | No | 3 | 1 | 2 |
| 45 | 81 | F | C3-C7 | 93 | No | 3 | 1 | 2 |
| 46 | 75 | F | C3-C7 | 100 | No | 3 | 3 | 3 |
| 47 | 64 | M | C3-C7 | 86 | No | 3 | 1 | 2 |
| 48 | 56 | M | C3-C7 | 80 | No | 4 | 2 | 2 |
| 49 | 52 | F | C3-C7 | 101 | No | 3 | 1 | 2 |
| 50 | 49 | F | C3-C7 | 83 | No | 2 | 1 | 2 |
| 51 | 43 | M | C3-C7 | 92 | No | 3 | 1 | 2 |
| 52 | 74 | F | C3-C7 | 97 | No | 4 | 3 | 2 |
| 53 | 78 | F | C3-C7 | 103 | No | 5 | 4 | 3 |
| 54 | 58 | M | C3-C7 | 83 | No | 3 | 1 | 2 |
| 55 | 72 | M | C3-C7 | 91 | No | 5 | 5 | 4 |
| 56 | 65 | M | C3-C7 | 87 | No | 4 | 3 | 2 |
| 57 | 76 | M | C3-C7 | 94 | No | 4 | 3 | 2 |
| 58 | 62 | M | C3-C7 | 82 | No | 4 | 3 | 2 |
| 59 | 65 | F | C3-C7 | 91 | No | 3 | 1 | 2 |
| 60 | 58 | F | C3-C7 | 82 | No | 3 | 1 | 2 |
| 61 | 43 | F | C3-C7 | 84 | No | 4 | 3 | 4 |
| 62 | 78 | M | C3-C7 | 98 | No | 2 | 1 | 2 |
| 63 | 83 | M | C3-C6 | 110 | No | 4 | 3 | 2 |
| 64 | 53 | F | C3-C7 | 87 | No | 4 | 2 | 2 |
| 65 | 76 | F | C3-C7 | 94 | No | 5 | 4 | 3 |
| 66 | 70 | M | C3-C7 | 90 | No | 4 | 3 | 2 |
| 67 | 80 | M | C3-C7 | 102 | Sí | 5 | 5 | 4 |
| 68 | 66 | M | C3-C7 | 85 | No | 4 | 3 | 2 |
| 69 | 54 | F | C3-C7 | 80 | No | 3 | 1 | 2 |
| 70 | 67 | M | C3-C7 | 91 | No | 3 | 1 | 2 |
| 71 | 78 | M | C3-C7 | 100 | Sí | 4 | 2 | 2 |
| 72 | 78 | F | C3-C7 | 92 | No | 4 | 3 | 2 |
| 73 | 70 | M | C3-C7 | 86 | No | 3 | 1 | 2 |
| 74 | 69 | F | C3-C7 | 81 | No | 3 | 1 | 2 |
| 75 | 77 | M | C3-C7 | 93 | No | 3 | 2 | 2 |
| 76 | 63 | F | C3-C7 | 82 | No | 3 | 1 | 2 |
| 77 | 77 | M | C3-C7 | 93 | No | 4 | 3 | 3 |
| 78 | 80 | F | C4-C7 | 85 | No | 3 | 1 | 2 |
| 79 | 75 | M | C3-C7 | 94 | No | 3 | 2 | 2 |
| 80 | 63 | F | C3-C7 | 84 | No | 3 | 1 | 2 |
Detalles quirúrgicos
Setenta y cuatro pacientes fueron operados de 5 niveles, los más frecuentes fueron C3-C7, con un tiempo de cirugía promedio de 91 minutos. En ningún caso existieron complicaciones intraoperatorias (ver Tabla 1).
Resultados clínicos
El Nurick promedio de la serie fue: prequirúrgico, mediana 3 (rango intercuartílico 3-4); postquirúrgico, mediana 1 (RIC 1-3) con un valor p <0.01 (Gráfico 1). Se utilizó la prueba de Wilcoxon signed-rank por tratarse de mediciones repetidas en una muestra, de distribución no normal; 4 pacientes requirieron una reintervención debido a una infección de partes blandas y 2 evolucionaron con pérdida de lordosis fisiológica con progresión a la cifosis precisando artrodesis instrumentada. El promedio de días de internación fue de 2.35.

Gráfico 1. Nurick prequirúrgico y postquirúrgico con mediana de 3 y 1, respectivamente.
Casos ilustrativos
Caso 1
Paciente masculino de 73 años, con tetraparesia progresiva a predominio de miembros superiores e hipoestesia marcada en ambas manos de dos meses de evolución con escasa respuesta al tratamiento médico. Al examen físico: debilidad en 4 miembros a predominio distal en miembros superiores, alteración en la motricidad fina, aumento de base de sustentación. Refería episodios de incontinencia vesical. Nurick prequirúrgico de 4. En RM se observan protrusiones discales múltiples con estrechamiento del canal cervical y compresión de cara anterior medular (Figura 7). Se propuso realizar una laminoplastia entre los niveles C3-C7. Nurick postquirúrgico de 3.

Figura 7. Comparativa de corte sagital de RM T2 cervical prequirúrgica (izquierda) donde se observan múltiples protrusiones discales y estrechamiento del canal espinal cervical con compresión anterior medular predominantemente en los segmentos C4-C6. La imagen derecha muestra el control posquirúrgico con una notoria ampliación del canal espinal y disminución de la compresión anterior de la médula.
Caso 2
Paciente masculino de 72 años, con tetraparesia severa de instauración aguda secundario a latigazo cervical. Al examen físico: tetraparesia severa asociado a hipoestesia en 4 miembros a predominio de miembros inferiores y globo vesical. Nurick prequirúrgico de 5. En RM se observó una disminución del diámetro del canal cervical asociado a signos de edema medular (Figuras 8 y 9). Se propuso efectuar una laminoplastia entre los niveles C3-C7. No se evidenciaron cambios en la escala de Nurick.
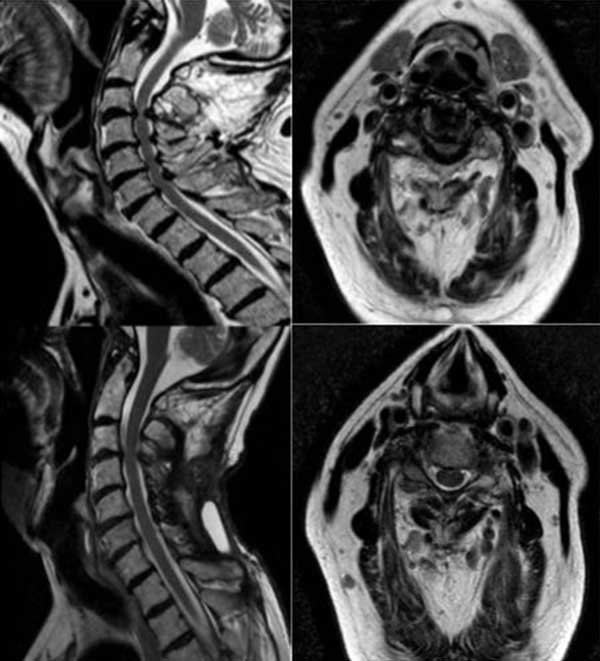
Figura 8. Imágenes en corte sagital y axial de RM T2 cervical prequirúrgica (imagen superior izquierda y derecha) donde se observan múltiples osteofitos posteriores e hipertrofia facetaria con edema medular asociada y estrechamiento del canal espinal cervical a nivel C3-C7. Las imágenes posquirúrgicas (imagen inferior izquierda y derecha) evidencian la ampliación del canal espinal y descompresión medular.

Figura 9. Imágenes radiológicas cervicales postquirúrgicas en proyección anteroposterior y lateral.
DISCUSIÓN
La patología espondilótica cervical es la causa más frecuente de mielopatía en la población adulta mayor de 55 años. Suele tener un comienzo de síntomas de forma subaguda y progresiva. Dentro de los síntomas más habituales se incluyen la cervicalgia, debilidad y parestesias en miembros superiores y/o alteraciones en la marcha entre otros.
Un estudio de tipo retrospectivo en el cual se incluyeron 42 pacientes, realizado por Behrbalk y cols., reportó un tiempo mayor a los dos años entre el diagnóstico y el comienzo de la sintomatología.11
En pacientes con mielopatía cervical espondilótica multisegmentaria, sin signos de inestabilidad y con lordosis conservada, la laminoplastia se postula como la primera opción de tratamiento quirúrgico.12
Otras indicaciones incluyen la osificación del LLP con compresión medular multinivel, mielopatía cervical como resultado de una patología posterior como hipertrofia o calcificación del ligamento amarillo. Dentro de las ventajas que ofrece, está el escaso compromiso en la estabilidad espinal, disminuyendo la posibilidad de cifosis o listesis postoperatoria.1 Otro beneficio es la menor formación de tejido cicatricial epidural, gracias a la “protección” que genera la preservación de los elementos óseos posteriores. Esta preservación lo hace un procedimiento más seguro en comparación con técnicas de laminectomía y fusión.5
En un estudio de tipo prospectivo realizado por Manzano y cols., en el cual se incluyeron 16 pacientes a quienes se trató con técnicas de laminoplastia o de laminectomía más fusión de forma aleatorizada, reflejó que aquellos tratados mediante laminoplastia obtuvieron mejores resultados en la escala de Nurick y en el manejo del dolor.13
En otro estudio efectuado por Hirabayashi y cols., sobre 40 pacientes con diagnóstico de mielopatía cervical espondilótica, tratados mediante laminoplastia cervical, se reportó una mejora del 66% en la escala de la Asociación Japonesa de Ortopedia (AJO) a los 3 años de seguimiento.14,15
La laminoplastia ofrece la posibilidad de combinarse con la foraminotomía posterior para el tratamiento de la radiculopatía de estar presente, o la fusión posterior a masas laterales en el caso de inestabilidad.
Al compararla con abordajes anteriores, se evitan por completo las complicaciones vasculares y de órganos sólidos, disminuyendo la morbilidad generada por estas técnicas. Dentro de las contraindicaciones se encuentran la cifosis preoperatoria, dolor radicular bilateral e inestabilidad.7
Sin embargo, esta técnica tiene algunas limitaciones: está descripta la reducción del rango de movimiento del 30% al 50%.15 Duetzmann y cols. realizaron una revisión de la literatura de 103 pacientes tratados quirúrgicamente con técnica de laminoplastia, con un promedio de reducción en el rango de movimiento del 47.3% en la mayoría de estas.16
Otra complicación en relación a esta técnica se encuentra en la parálisis del nervio C5. Pese a que esta no se tuvo en nuestra serie, la literatura indica una incidencia del 5% aproximadamente.1 Suele ser unilateral y se da dentro de la primera semana postoperatoria, aunque puede aparecer hasta la cuarta. La causa de esta parálisis se debe posiblemente a la migración posterior medular, la cual produce una tracción a nivel de la raíz.17 En el 50% de los pacientes se da como una debilidad en el deltoides y/o el bíceps, mientras que en el otro 50%, como síntomas deficitarios sensitivos. El tratamiento para esta complicación es conservador ya que suele resolver de manera espontánea meses después.1
Con respecto a la tendencia a la cifosis como complicación de esta técnica, Iwasaki y cols. publicaron una serie de 92 pacientes con un 8% de progresión a la cifosis en 10 años de seguimiento,16 mientras que Suk y cols. refieren un 5% de pérdida de la lordosis en una serie de 85 pacientes tratados con laminoplastia entre C3 y C7.18 Algunos autores adjudican esto a la desinserción de la musculatura cervical, en especial del músculo semiespinoso del cuello y de la cabeza debido a la función estabilizadora de la columna cervical.1,19 Takeshita y cols. informaron en una serie de 72 pacientes que la conservación en la lordosis es dependiente de la preservación de las inserciones musculares en C2.1
En nuestro artículo se respetó en todos los casos la banda de tensión posterior, presentando dos pacientes con tendencia a la cifosis y necesidad de reintervención. El dolor axial ocurre entre el 25% al 90% de los pacientes, persistiendo aproximadamente hasta los 6 meses postquirúrgicos.1,20
Numerosos estudios reportan que la conservación de las apófisis espinosas de C2 y C7 reduce la frecuencia de dolor cervical postoperatorio.20,21 La utilización de un collar cervical blando durante las primeras dos semanas y la movilización temprana ayudan a disminuir el dolor cervical posterior a la cirugía.1,16
CONCLUSIÓN
La laminoplastia es una técnica segura de conservación laminar que tiene como objetivo la descompresión medular a través de la expansión del canal espinal, preservando los elementos posteriores. Está indicada principalmente en pacientes con signos y síntomas de mielopatía con compresiones cervicales múltiples, lordosis conservada y escaso dolor cervical, con buenos resultados y evolución de los pacientes.
Este es un artículo de acceso abierto bajo la licencia CC BY-NC https://creativecommons.org/licenses/by-nc/4.0/
BIBLIOGRAFÍA