
Asimilación atlantoidea: malformación, compensación o deformidad. ¿es parte de la invaginación basilar? Revisión de la terminología
Juan Miguel Alemán-Iñiguez1,2, Pedro David Astudillo Pacheco3, Juan Sebastiám de La Torre Freire4
1Neurocirugía Pediátrica, Universidad Nacional Autónoma de México, Ciudad de Mexico, Mexico.
2Neurocirugía, Universidad San Francisco de Quito, Quito, Ecuador.
3Traumatología y Ortopedia, Universidad de Santiago de Chile, Santiago de Chile, Chile.
4Cirugía de Columna, Hospital Metropolitano de Quito y Hospital Vozandes Quito, Quito, Ecuador.
Recibido: Febrero 2024. Aceptado: Abril 2024.
Juan Miguel Alemán-Iñiguez
juanmig_18@hotmail.com
DOI: 10.59156/revista.v38i02.561
ORCID
Juan Miguel Alemán-Iñiguez: 0000-0002-7191-9378
Pedro David Astudillo Pacheco: 0009-0008-2644-5944
Juan Sebastián De la Torre Freire: 0000-0002-8789-7687
RESUMEN
Introducción. La asimilación atlantoidea puede presentarse sola o asociada a otras malformaciones y deformidades de la unión cráneo-cervical. Los términos han evolucionado con el avance de la radiología y las técnicas quirúrgicas.
Objetivos. Describir un caso de asimilación atlantoidea y revisar la terminología asociada.
Descripción del caso. Paciente de 60 años con clínica piramidal asimétrica posterior a caída de su propia altura y cinética de baja energía que presentó resonancia magnética con asimilación atlantoidea.
Intervención. El manejo fue conservador con ortesis cervical de uso intermitente, revirtiendo por completo el cuadro clínico. Actualmente la paciente se encuentra en observación clínica periódica sin recaídas.
Conclusión. La asimilación atlantoidea es una malformación congénita muchas veces asintomática y es parte de una compensación embriológica cuando está asociada a otras malformaciones. La inestabilidad atlanto-axoidea produce una deformidad adquirida de rápida evolución. Aplicar la terminología adecuada permite el entendimiento correcto de la patología e individualización de cada caso.
Palabras Clave. Anomalía. Atlantooccipital. Deformidad. Malformación.
Atlantoid Occipital Assimilation: Malformation, Compensation or Deformity. Is It A Part of The Basilar Invagination? Terminology Review
ABSTRACT.
Background. Atlantoid assimilation can occur alone or in association with other malformations and deformities of the craniocervical junction. The terms have evolved with the advancement of radiology and surgical techniques.
Objectives. Describe a case of Atlantoid assimilation and review the associated terminology.
Case description. A 60-year-old patient with asymmetrical pyramidal symptoms after falling from his own height and low-energy kinetics presented with magnetic resonance imaging with atlantoid assimilation.
Intervention. Management was conservative with intermittent cervical orthosis, completely reversing the clinical picture. Currently the patient is under periodic clinical observation without relapses.
Conclusion. Atlantoid occipital assimilation is a congenital malformation that is often asymptomatic; it is part of an embryological compensation when it is associated with other malformations. Atlanto-axial instability produces a rapidly evolving acquired deformity. Applying the appropriate terminology allows the correct understanding of the pathology and individualization of each case.
Keywords. Anomaly. Atlantooccipital. Deformity. Malformation.
INTRODUCCIÓN
La asimilación antlantoidea primaria (AA), asimilación atlanto-occipital u occipitilización del atlas es una infrecuente anomalía (0.03%-3%),1 resultado de la falla de la segmentación del cuarto esclerotoma (proatlas), expresándose por la fusión irreversible de la superficie inferior de los cóndilos occipitales (C0) con la superficie superior del atlas (C1).2,3 Debe ser diferenciada de otras anomalías, como aplasias o hipoplasias del atlas (espina bífida del atlas o atlas hendido donde existe ausencia del arco posterior o anterior respectivamente).3,4 La mayor parte son infradiagnosticadas por ser asintomáticos. Otras presentaciones se asocian a síndromes u otras malformaciones de la unión craneocervical (UCC) y fosa posterior.4 Por otro lado, la osificación y anquilosis del atlas en el cóndilo occipital (asimilación secundaria) se da por la degeneración y deformidad en casos de inestabilidad que puede ser reversible.3,4 La sintomatología se debe a la exigencia funcional que produce a otros sistemas del movimiento. El aparato axial -C0, C1 y axis (C2)- es el encargado del 50-60% de los movimientos de rotación, flexión y extensión cervical y del 5% de la flexión lateral del cuello,5 produciendo cascadas degenerativas in situ y en el aparato subaxial (facetas articulares inferiores a C2 hasta T1), evolucionando variablemente a inestabilidad atlanto axoidea (IAA). El cuadro clínico se caracteriza por cervico-nuco-braquialgias mecánicas; en grados más avanzados causan síndromes compresivos neuro-vasculares, tales como: síndrome piramidal (SP), síndrome cordonal posterior (SCP), síndromes cerebelosos (SC), síndrome de la arteria vertebral (SAV), radiculopatías, síncopes y vértigo, siendo menor la afección de nervios craneales bajos (ANCB).6
OBJETIVOS
Describir un caso de asimilación atlantoidea y revisar la terminología asociada.
PRESENTACIÓN DE CASO
Se trata de una paciente femenina de 54 años, sin antecedentes de importancia que relata caída de su propia altura con posterior torpeza en hemicuerpo derecho y cervico-nucalgia. En el examen físico se evidencia síndrome piramidal derecho asimétrico. Se realiza Resonancia Magnética sin evidencias de injuria traumática, mostrando asimilación atlantoidea y cambios degenerativos en el aparato subaxial, sin estenosis de neuroforamenes (Figura 1). Se realizó maniobra de flexión de la cabeza no asociándose a síncope ni aumento del síndrome piramidal; a la maniobra de extensión no existió dolor ni nistagmus y a la distracción axial de la cabeza no generó mejoría de los síntomas; los signos de Spurling y Lhermitte estuvieron ausentes.

Fig. 1: 1A: Corte sagital de reconstrucción ósea tomográfica: en puntos rojos los reparos anatómicos, de adelante hacia atrás: flecha marrón, borde posterior del paladar (BPP); flecha azul extremo más inferior del clivus; flecha verde, ápex del odontoides; flecha anaranjada opistion; flecha negra parte más baja de la escama del occipital; línea blanca, el plano de Mc Gregor; línea amarilla punteada plano de Chamberlain; línea purpura, plano de Mc Rae. Fig 1B: Mismo corte, hallazgos de la asimilación atlantoidea; flecha púrpura, arco anterior vestigial; flecha verde ápex odontoide; flecha amarilla apófisis espinosa de C2, ausencia de arco posterior de C1 (Zona 3 de fusión); líneas verdes plano de Mc Gregor y Plano de Mc Rae. En rojo, medición espacio atlanto axial menor de 3mm que significa que no existe inestabilidad, y en negro distancia de invaginación basilar menor de 10 mm. Fig. 1C: Corte sagital de tomografía simple de cráneo, línea roja plano de Wackenheim, con ligera retroversión odontoidea, líneas verdes plano de Mc Gregor y plano de Mc Rae. Fig. 1D: Evolución de la mala alineación odontoidea hasta llegar a la inestabilidad atlanto-axial, TC: Tronco encefálico, OD: odontoides, FOA: fusión occipito-atlantoidea anterior; línea roja -plano de Wackenheim- demuestra la mala alineación odontoidea; y línea verde -espacio atlanto-odontoideo- representa la inestabilidad atlanto-axial. Fig 1E: Escalón que indica los grados de impresión basilar de acuerdo al ascenso del odontoides en los planos. Abajo craneometría unión cráneo-cervical normal: PB: extremo más posterior del paladar blando, CL: clivus, AAN: Arco anterior del atlas, OD: odontoides, BPO: Borde posterior del agujero magno, OP: opistocraneon, línea amarilla punteada: línea de Mc Gregor (de PB a OP), línea roja, plano de Chamberlain (de PB a BPO), línea púrpura, plano de Mc Rae (de CL a BPO). Fig.1F: Corte sagital de resonancia magnética de columna (RMC), proyección T1, en línea roja ángulo ponto medular, no muestra “kicking”, línea verde plano de Mc Rae. Fig. 1G: RMC, en T1, corte sagital, en asteriscos rojos espacios libres de unión bulbo medular que muestra espacio canal raquídeo sin compresión, Fig. 1H: RMC en T2, corte sagital, flecha blanca, aparato cruciforme abombado con evidencia de hiperlaxitud; flecha roja, amígdalas cerebelosas, sin descenso; flecha amarilla, hiperintensidad en cordón posterior, puede ser confundido como “siringomielia externa” o quistes; flecha celeste, abombamiento del ligamento longitudinal posterior por protrusión discal que contacta la médula sin signos de mielopatía. Fig. 1I: Línea del tiempo de los eventos de la historia natural de la asimilación atlantoidea. (Fuente: Centro de imágenes del Hospital Eugenio Espejo, realizado por: autor JMAI).
INTERVENCIÓN
El manejo fue conservador con ortesis cervical de uso intermitente, revirtiendo por completo el cuadro clínico. Actualmente la paciente se encuentra en observación clínica periódica sin recaídas.
DISCUSIÓN
La AA es una malformación ósea con bases embriológicas que coincide en el intervalo entre la primera y segunda neurulación, produce falta de la diferenciación de C0 y C1 en el proatlas resultando en la fusión atlanto occipital (FAO).7 Se propone la teoría de la compensación embriológica donde, tras la AA ocurre la invaginación basilar (IB). Esta instalación compensatoria es lenta versus la que ocurre en la IB pura que genera anquilosis y osificación por exigencia funcional. En la “asimilación axial secundaria”, la FAO proporciona fijación congénita que frena la hiperlaxitud que existe en la IB sola.8 Sin embargo, muchas de las veces, la FAO no es simétrica existiendo casos de fusión parcial unilateral (asociada a tortícolis rotacional-congénita), siendo la presentación bilateral de mayor estabilidad del aparato axial.9 Modelos en cadáveres demostraron que a pesar de esta fusión puede existir sobrecarga en los ligamentos trasversos en movimientos de flexión,10,11 por lo que la luz del canal raquídeo puede disminuir y la sintomatología podría desencadenarse tras este movimiento. Al contrario, la presencia de IB sola sin asimilación y sin fusión axial produce mayor inestabilidad y puede ser más agresiva.11 Normalmente la evolución es lenta y el cuadro clínico se demuestra por las consecuencias degenerativas compensatorias, significando la desintegración de la unidad biomecánica axial del movimiento. Cuando se fusiona C0-C1 se separa del movimiento de C1-C2 y C2-C3 teniendo movimientos independientes, exigiendo otras articulaciones y deformando la columna cervical mediante una lateroescoliosis segmentaria por la asimetría de la fusión unilateral. Otra consecuencia adquirida es la falla del aparato ligamentario cruciforme y aparición de impresión basilar axial (IBA), que produce clínica compresiva por la insinuación del odontoides hacia el agujero magno generando el “kicking” de la unión bulbo-medular. La suma de la cascada degenerativa ligamentaria y osificación, sobre todo del ligamento longitudinal posterior y ligamentos nucales profundos, produce raquiestenosis de la unión cráneo cervical (UCC), malalineación odontoidea (MO) por el fracaso ligamentario (no siempre compresivo) y, finalmente, inestabilidad atlantoaxoidea (IAA), escenario diferente a la asociación entre AA y IB congénita. En casos de evolución temprana, la clínica puede ser intermitente y autolimitada por la IBA en flexión.12 En el caso que describimos la paciente no tenía asociaciones a otras enfermedades congénitas, su clínica fue mecánica, el déficit neurológico fue transitorio, situación característica de la AA que aún no tiene IAA.
En cuanto a la clínica, la asociación con malformaciones o deformidades de fosa posterior puede producir compresión posterior como Síndrome Cordonal Posterior (SCP) y afección de nervios craneales bajos (ANCB) sumado a ataxia o dismetría sensitiva, vértigo; etc.4 La deformidad y mala posición de la unión bulbo medular pueden traer consigo siringomielia con leve o nula herniación amigdalina, produciendo un pseudo-síndrome de Chiari (llamado tambien Chiari 0), con cambios en la dinámica circulatoria de LCR en la UCC. Todo esto conduce a desarrollar quistes medulares (con asociación de un síndrome centro-medular) o compresión anterior y desarrollo de síndromes piramidales.4,6 El sistema osteo-ligamentario de la UCC participa en movimientos poliaxiales, por lo que las maniobras mecánicas pueden desencadenar la clínica neurológica. Éstas se denominan maniobras de provocación de la UCC y expresan IAA. Se han descripto la distracción axial, cuando el paciente mejora la clínica se considera positiva, la flexión de la cabeza (como en la maniobra de Lhermitte) que desencadena síndrome piramidal y la extensión forzada (simulando la maniobra de Spurling) con presencia de SCP (y sugiriendo compresión posterior).4, 6,10-12 Nuestro caso poseía clínica de SP; con los test mecánicos de provocación de la UCC no se notó diferencia, por lo que sugirió que no había una manifestación de IAA ni inestabilidad de la UCC (Figura 2).
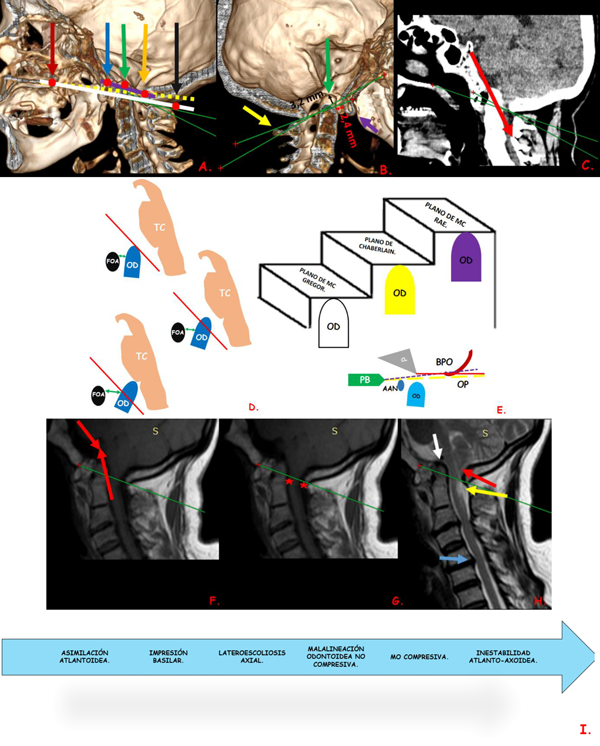
Fig. 2: Maniobras provocadoras de la unión cráneo-cervical. 2A: Flexión forzada de la cabeza imitando la maniobra de Lhermitte (Lhermitte modificado para la UCC); con IAA produce síndrome piramidal por compresión de la columna anterior por las apófisis odontoides. Fig 2B: Extensión forzada de la cabeza imitando la maniobra de Spurling (Spurling modificado para la UCC); con IAA produce síndrome cordonal posterior y vertiginoso por compresión con los elementos posteriores de la fusión atlanto-occipital. Fig. 2C: La distracción axial de la cabeza con IAA produce mejoría de la sintomatología aumentando el flujo del LCR en la UCC y liberando el tronco de la compresión. Fig. 2D: La compresión axial sobre la cabeza con IAA desencadena la sintomatología, disminuyendo el flujo del LCR en la UCC y regresando la compresión en el tronco. (Realizado por: autor JMAI).
El abordaje consiste en primera instancia en identificar el grado de invaginación odontoidea: mayor de 10 mm del plano de Chamberlain se considera invaginación con riesgo de inestabilidad axial;13,14 en los casos como el nuestro con IB menor de 10 mm, el siguiente paso es descartar inestabilidad axial C1-C2. En imágenes estáticas se considera mayor a 3 mm del espacio atlanto axial sagital como IA, en casos de AA total se considera el borde más inferior del basion en vez del arco anterior de C1,13,14 en caso de ser menor de este valor -como nuestro caso- el manejo es controversial, llamados como invaginación odontoidea del Grupo B; otro aspecto modificador es la clínica con pruebas provocadoras de UCC presentes, siendo mandatorio los estudios dinámicos en flexión y extensión, donde la diferencia mayor de 3.5 mm de la distancia odontoides-arco anterior C1 entre estudio dinámico y estático se considera como inestabilidad.13,14 En nuestro caso, con invaginación basilar de bajo grado, sin IA, con AA congénita simétrica y sin tortícolis rotacional, el tratamiento fue conservador con inmovilización cervical intermitente para evitar la sobrecarga y daño con la flexión.8 En casos avanzados de mayor compromiso con déficit neurológico que no mejora, la descompresión osteo-ligamentaria es lo apropiado. Se han mencionado casos de deformidad posterior a cirugías de craneotomías y craniectomías suboccipitales con resección del arco posterior de C1 o C1 y C2 (sobre todo en niños); la fijación occipito-cervical bilateral es la regla. La fijacion unilateral está en actual desuso por restringir movilidad, empeorar la calidad de vida y generar gran incidencia de fallo. Las actuales técnicas de fijación anterior o posterior, distracción y artrodesis C1-C2 (siendo un reto quirúrgico cuando existe AA completa con ausencia de C1 y otras deformidades donde no existe anatomía referencial para la entrada y trayectoria de la instrumentación), combinada con la odontoidectomía o la descompresión osteoligamentaria para la reducción de la malalineación craneocervical son estrategias que resuelven los síntomas y recuperan el flujo de líquido cefalorraquídeo en la UCC.15,16
La indicacion quirúrgica existe con clínica positiva a las maniobras provocadoras y cuando en las imágenes dinámicas existe reducción de los neuroforámenes, tomando en cuenta las consecuencias biomecánicas y degenerativas secundarias, que ante la corrección de la etiología, la deformidad revierte y posteriormente alivia los signos compresivos.17 La paciente referida se benefició de manejo conservador y revirtió su clínica. Actualmente está en seguimiento periódico y, ante evidencia de IAA, el equipo tratante optará por procedimientos de fijación y descompresión.
Los términos de AA, IB, IBC e IAA congénita inicialmente fueron considerados sinónimos entre ellos, sin embargo, los conceptos han ido evolucionando. Cada vez es mejor el entendimiento de la biología y biomecánica de la UCC, permitiendo la diferenciación entre ellos, particularizando a cada uno con sus diferentes escenarios aún controversiales (Tabla 1).16-18
Tabla N°1. Diferencias entre AA, IB, Platibasia, IBC, y variantes de Malformación de Chiari.


Los criterios quirúrgicos de la AA en el momento del diagnóstico son la clínica neurovascular compresiva establecida, asociación con otras malformaciones e IAA con signos neurológicos. En las imágenes dinámicas de la UCC, en las cuales se debe proponer procedimientos con fijación,16,17 los criterios para abandonar la observación y proponer la cirugía son la intermitencia de sintomatología con períodos que incrementan su duración, falla del tratamiento sintomático médico, degeneración muy avanzada del aparato subaxial, aparición de impresión basilar y MO compresiva16-19.
CONCLUSIÓN
La AA es una malformación de la UCC, diferente a la IB; no siempre forma parte de esta última y se denomina compensación embriológica cuando está asociada a IB. Puede ser una deformidad congénita cuando la FOA es asimétrica en el plano coronal, a pesar de ser parte de otras malformaciones y síndromes. Por sí sola tiene una evolución lenta, siendo hallazgo en asintomáticos. Para llegar a la IAA son necesarios varios eventos tales como: la IBC, la MO y lateroescoliosis. Si bien el tratamiento inicial es conservador, la observación periódica es necesaria. En el caso presentado se constató la AA simétrica e IBC de bajo grado con MO no compresiva, sin mal alineación ni lateroescoliosis y sin IAA avanzada. Los autores sugieren la necesidad de conocer los conceptos y términos de las anormalidades de la UCC para indicar tratamiento en el momento oportuno y obtener los resultados esperados en cada caso en particular.
Los autores no declaran conflicto de interés
Los autores no declaran financiamiento.
Este es un artículo de acceso abierto bajo la licencia CC BY-NC https://creativecommons.org/licenses/by-nc/4.0/
BIBLIOGRAFÍA