Lipotransferencias en defectos estéticos post neuroquirúrgicos
Mickaela Echavarría Demichelis,1 Augusto Barrera,2 Juan Villalonga,3 Alvaro Campero,3 Esteban Ezequiel Bolea,4 Matías Baldoncini1
1. Servicio de Neurocirugía Hospital de San Fernando, Buenos Aires, Argentina.
2.
Servicio de Cirugía Plástica Complejo Médico Churruca-Visca, Buenos Aires, Argentina
3. Servicio de Neurocirugía, Hospital Padilla, Tucumán, Argentina. LINT, Facultad de M
4.
Servicio de Cirugía Plástica Sanatorio 9 de Julio, San Miguel de Tucumán. Servicio de Cirugía Plástica Hospital Zenón Santillán de San Miguel de Tucumán
Mickaela Echavarría Demichelis
mickaelaechavarria@hotmail.com
Recibido: abril de 2023. Aceptado: junio de 2023
DOI: 10.59156/revista.v37i02.512
ORCID:
Mickaela Del Rosario Echavarría Demichelis: 0000-0001-5922-4736
Augusto Barrera: 0000-0002-1642-6028
Juan Villalonga: 0000-0002-1544-6334
Álvaro Campero: 0000-0001-5184-5052
Esteban Ezequiel Bolea: 0009-0003-0189-6128
Matías Baldoncini: 0000-0001-9323-8306
RESUMEN
Introducción y objetivo: Existen numerosos procedimientos en los cuales más allá de la adecuada manipulación del músculo temporal y del cierre craneal, los pacientes pueden presentar defecto óseo, muscular por atrofia y asimetría facial consecuente, provocando un malestar psicológico y deterioro funcional. Nuestro equipo decidió aunar los conocimientos de cirugía plástica y aplicarlos a reconstrucciones craneales con lipotranferencias en pacientes post neuroquirúrgicos. El objetivo del siguiente trabajo consiste en presentar los resultados en una serie de pacientes donde se aplicó la mencionada técnica.
Materiales y métodos: Durante 2022 se realizaron 45 procedimientos de lipotransferencias para corrección de defectos craneofaciales, de los cuales 29 fueron femeninos y 16 masculinos. Todos presentaban el antecedente quirúrgico de craneotomías pterionales y sus variantes, abordajes orbitocigomáticos y transcigomáticos, con el consiguiente déficit de volumen.
Resultados: El procedimiento se realizó de manera ambulatoria, con anestesia local y en un tiempo promedio de 30 a 40 minutos. Se utilizó como zona donante la región hemiabdominal inferior; procesamiento de la grasa mediante técnica de decantación e inyección en la zona receptora a nivel craneo facial. Los pacientes toleraron el procedimiento adecuadamente sin complicaciones intraoperatoria ni eventos sobreagregados.
Conclusión: La lipotransferencia constituye una técnica mínimamente invasiva, con baja morbilidad y altas tasas de efectividad en cuanto al resultado estético y a la satisfacción por parte del paciente. Es una herramienta que todo neurocirujano debería considerar ante un defecto secundario a un abordaje anterolateral a la base del cráneo.
Palabras claves: abordaje pterional, defecto estético craneal, lipotransferencia, reconstrucción post-neuroquirúrgica.
Lipotransferences in post neurosurgical aesthetic defects
ABSTRACT
Background: There are numerous procedures in which, beyond adequate manipulation of the temporalis muscle and cranial closure, patients may present bone and muscle defects due to atrophy and consequent facial asymmetry, causing psychological discomfort and functional deterioration. Our team decided to combine the knowledge of plastic surgery and apply it to cranial reconstructions with fat transfers in post neurosurgical patients. The objective of the following work is to present the results in a series of patients where the aforementioned technique was applied.
Methods: During the year 2022, 45 fat transfer procedures were performed for the correction of craniofacial defects, of which 29 were female and 16 male. All had a surgical history of pterional craniotomies and their variants, orbitozygomatic and transzygomatic approaches, with the consequent volume deficit.
Results: The procedure was performed on an outpatient basis, with local anesthesia and in an average time of 30 to 40 minutes. The lower hemiabdominal region was used as the donor area, processing the fat using the decantation technique and injection into the receptor area at the craniofacial level. The patients tolerated the procedure adequately without intraoperative complications or superadded events.
Conclusion: Fat transfer is a minimally invasive technique, with low morbidity and high rates of effectiveness in terms of aesthetic results and patient satisfaction. It is a tool that every neurosurgeon should consider when faced with a defect secondary to an anterolateral approach to the skull base.
Keywords: aesthetic cranial defect, fat transfer, pterional approach, post-neurosurgical reconstruction.
INTRODUCCIÓN
Numerosos procedimientos neuroquirúrgicos involucran la apertura de piel, tejido celular subcutáneo, periostio y hueso de la región frontotemporal, las cuales se encuentran expuestas generando defectos estéticos en nuestros pacientes. Existen numerosos procedimientos en los cuales más allá de la adecuada manipulación del músculo temporal y del cierre craneal, los pacientes pueden presentar defecto óseo, muscular por atrofia y asimetría facial consecuente, provocando un malestar psicológico y deterioro funcional. El restablecimiento de la morfología craneofacial normal es importante para permitir que los pacientes regresen a sus actividades normales y se reintegren mejor a la sociedad.1
El aumento de tejido blando mediante lipotransferencia es una técnica quirúrgica bien aceptada para restaurar el volumen faltante y mejorar la calidad de la piel. Estudios confirman que el injerto de grasa es seguro, que no genera mayores complicaciones y que tiene altos índices de satisfacción del paciente y resultados estéticos favorables.2
Nuestro equipo decidió aunar los conocimientos de cirugía plástica y aplicarlos a reconstrucciones craneales en pacientes post neuroquirúrgicos.
El objetivo del siguiente trabajo consiste en presentar los resultados de una serie de pacientes donde se aplicó la mencionada técnica.
MATERIALES Y MÉTODOS
Pacientes operados:
Durante el año 2022, los procedimientos de lipotransferencias para corrección de defectos craneofaciales fueron realizados conjuntamente por el servicio de Neurocirugía y de Cirugía Plástica del Hospital Petrona V. de Cordero, San Fernando, Provincia de Buenos Aires y del Hospital Padilla, San Miguel de Tucumán.
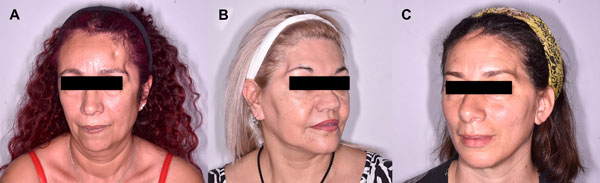
Se seleccionó una serie de 45 pacientes, de los cuales 29 fueron femeninos y 16 masculinos. Todos presentaban el antecedente quirúrgico de craneotomías pterionales y sus variantes, abordajes orbitocigomáticos y transcigomáticos, con el consiguiente déficit de volumen. (Figura 1)

Figura 1: Pacientes con defectos estéticos craneales post craneotomías pterionales con déficit de volumen y retracción de los tejidos. A, C) Defecto fronto-orbitario izquierdo . B) Defecto fronto-orbitario derecho.
Se incluyó a pacientes mayores de 18 años, con al menos 6 meses desde el defecto craneofacial y con la presencia de hueso o material de reemplazo en la zona del defecto. Se excluyó a aquellos pacientes cursando infecciones activas, coagulopatías, en quimioterapia o cualquier otra condición que aumentara su riesgo quirúrgico.
Los instrumentales utilizados fueron cánulas para recolección rayadoras con microperforaciones de 2,5mm, microcánulas de inyección con un solo orificio de 1,2 mm y 1,5 mm, pasadores Luer To Luer de 1 mm y 2mm, Abocath 16 G y 14 G, jeringas Luer-Lock de 1ml, 3 ml y 10 ml. Para la infiltración se utilizó solución de Klein compuesta por lidocaína al 2 % con epinefrina, ½ ampolla de adrenalina y 500 ml de solución fisiológica.
El procedimiento se realizó de manera ambulatoria, con anestesia local y en un tiempo promedio de 30 a 40 minutos.
TÉCNICA QUIRÚRGICA
Zona donante
Los pacientes fueron posicionados en decúbito dorsal, con previa asepsia y antisepsia de piel en la región hemiabdominal inferior. Se realizó una incisión de 3 mm en el ombligo e infiltración de la zona donante utilizando entre 100 ml y 200 ml de solución de Klein. (Figura 2, A) Se dejó actuar durante 10 minutos para mejorar la vasoconstricción local y se comenzó con la recolección de grasa mediante técnica de aspiración manual con jeringa de 10 ml y cánula rayadora. (Figura 2, B) La cantidad a aspirar se condiciona en base al volumen del defecto de la zona receptora (promedio de 30 a 50 ml).
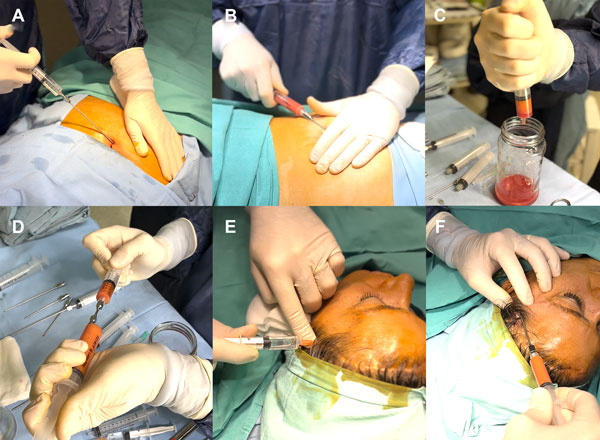
Figura 2: Secuencia de pasos de la técnica de lipotransferencia cráneo-facial. A, B) Zona donante. A) Inyección de solución de Klein en región hemiabdominal inferior. B) Lipoaspiración manual con jeringa y micro cánula rayadora. C, D) Procesamiento de la grasa. C) Decantación del componente graso y la solución de Klein, descarte del excedente y conservación del contenido graso puro. D) Homogeneización del contenido graso a través del uso de un pasador. E, F) Zona receptora. E) Infiltración con lidocaína local a nivel del defecto craneal. F) Infiltración de grasa con cánula roma en forma de retro inyección.
Procesamiento:
Para el procesamiento de la grasa se utilizó el método de decantación, colocándose las jeringas en posición vertical durante 10 a 15 minutos hasta obtener la separación del componente graso y la solución. Se descartó el excedente de solución que se ubica en la parte inferior de la jeringa, conservándose la grasa pura dentro de la misma.( Figura 2, C)
Se realizaron múltiples pasadas de la grasa entre la jeringa de 10 ml y 1 ml a través del pasador a fin de homogeneizar el material graso. (Figura 2, D) Finalmente se conservó la grasa pura en la jeringa de 1 ml para utilizar en la zona a injertar.
Inyección:
Se realizó asepsia y antisepsia de la zona receptora a nivel craneo facial e infiltración con anestesia local (lidocaína al 2%) sin utilizar demasiado volumen para evitar cambios en la zona que alteren la percepción del resultado (Figura 2, E). Se realizaron múltiples punciones con Abocath 14 G o 16 G, a través de los cuales mediante la utilización de cánulas romas se infiltró la grasa en forma de retro inyección dejando la misma en distintos planos del tejido receptor (Figura 2, F).
Dada la frecuencia de presencia de cicatrices en la zona del defecto craneofacial, con el filo de la punta del Abocath se realizaron rigotomías para liberar las adherencias y lograr un resultado más homogéneo. Es importante evitar colocar la grasa en bolos o generar lagunas, ya que ese gesto predispone a una mayor reabsorción del tejido injertado.
Cuidados post operatorios:
Las áreas intervenidas se cubrieron con apósito y cinta quirúgica con ligera compresión a fin de reducir el edema y evitar el contacto por parte del paciente.
Se indicó evitar cualquier tipo de manipulación o masaje en la zona receptora en las primeras 2 semanas por el riesgo de migración grasa o necrosis, compresas frías en las primeras 24 horas en el área injertada para reducir la inflamación y las posibles molestias junto a la terapia antiinflamatoria.
RESULTADOS
Los pacientes toleraron el procedimiento adecuadamente sin complicaciones intraoperatoria ni eventos sobreagregados. Se obtuvieron resultados estéticos favorables de “revoluminización” y corrección de los defectos craneales. (Figura 3, 4 y 5)
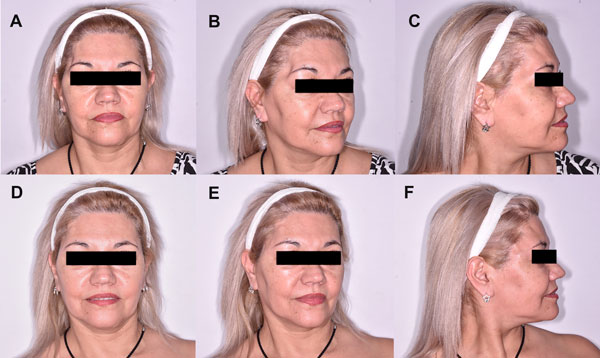
Figura 3: A, B , C) Paciente con antecedente quirúrgico de abordaje pterional de 6 meses de evolución y evidencia de defecto craneal fronto-orbitario derecho. D, E, F) Resultado estético a los 3 meses de la intervención de lipotransferencia.
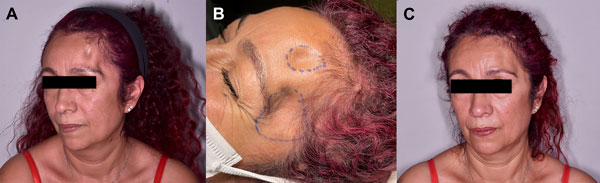
Figura 4: Defecto estético craneal post craneotomía pterional izquierda. A) Pérdida del volumen y retracción del tejido en el lecho quirúrgico. B) Marcación intraoperatoria y delimitación del área a inyectar el tejido graso procesado. C) Revoluminización y corrección del defecto craneal.
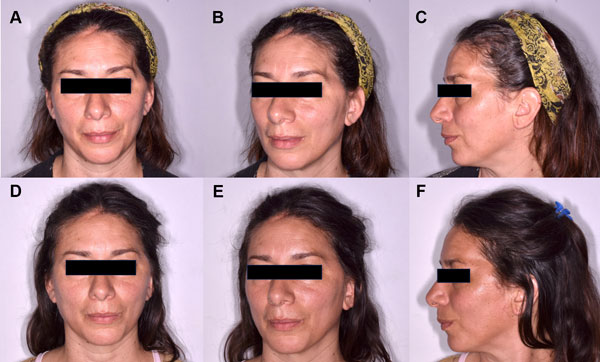
Figura 5: A, B, C) Defecto craneal post craneotomía pterional izquierda con pérdida del volumen. D, E, F) Imagen control post lipotranferencia al mes de la intervención con corrección del déficit de volumen de la asimetría fronto/orbitaria.
DISCUSIÓN
La transferencia de grasa autóloga es una técnica quirúrgica bien establecida, aceptada y segura que consiste en inyectar tejido adiposo autólogo en un sitio defectuoso directamente después de su recolección y procesamiento.
Como menciona Clauser y cols. inicialmente fue utilizada como un excelente relleno para la mejora y el rejuvenecimiento facial, pero ha evolucionado a lo largo de los años hasta convertirse en procedimientos reconstructivos más complejos. La transferencia de grasa autóloga ahora también se usa para corregir y restaurar defectos de volumen craneales y maxilofaciales resultantes de traumas, tumores o trastornos congénitos.3
Los inicios de esta técnica se remontan al año 1980 cuando Neuber describió por primera vez la técnica de injerto de grasa autóloga para el aumento de tejido blando.4 Actualmente solo se han publicado pocas series de casos y estudios de cohortes, que agrupan las deformidades craneofaciales congénitas, traumáticas y quirúrgicas. No obstante, estos estudios confirman que el injerto de grasa es seguro, que no genera mayores complicaciones y que tiene altos índices de satisfacción del paciente y resultados estéticos favorables.1,5
Varios autores sustentan los resultados favorables de esta técnica. Como menciona Gornitsky, la grasa sirve como relleno de tejido blando ideal porque es autóloga, biocompatible, de fácil acceso en la mayoría de los pacientes, relativamente permanente y puede integrarse en el tejido circundante en el lugar de la inyección.6 Es además un procedimiento ideal para la “revolumización” y el rejuvenecimiento del rostro. Por lo tanto, comprender el envejecimiento facial implica conocer cómo los huesos, los tejidos blandos y la piel juegan un papel en este proceso. Se pueden obtener resultados estéticamente agradables, seguros y reproducibles realizando injertos de grasa según lo establecido en los protocolos.7
Un aporte interesante de la literatura corresponde al rol de las células mesenquimales del tejido adiposo en la eficacia y funcionalidad de la técnica de lipotransferencia. Además de ser un relleno natural, el tejido adiposo humano representa una rica fuente de células madre mesenquimales, llamadas células madre derivadas de tejido adiposo que exhiben un potencial de diferenciación multilinaje y secretan varios factores angiogénicos y antiapoptóticos.3
Las células madre mesenquimales representan una gran herramienta en medicina regenerativa debido a su capacidad para diferenciarse en una variedad de células especializadas. Entre los tejidos adultos en los que residen las células madre mesenquimales, el tejido adiposo parece ser una fuente particularmente buena porque contiene más células multipotentes por mililitro que la médula ósea. Otras ventajas del tejido adiposo en comparación con otras fuentes lo han convertido en la fuente ideal a gran escala para aplicaciones clínicas y de investigación.8
Las células madre derivadas del tejido adiposo (células madre derivadas del tejido adiposo) poseen un potencial regenerativo único: se autorenuevan, secretan un patrón de citoquinas favorable (angiogénicas, inmunosupresoras, antiinflamatorias, antioxidantes) y pueden diferenciarse a lo largo de varios linajes de tejido (adipocitos, osteoblastos, miocitos, condrocitos, células endoteliales y cardiomiocitos).2
La técnica de Coleman ha demostrado a lo largo de los años que mejora de manera confiable la retención del injerto y debe ser considerada por el operador.8 Dentro de los aspectos técnicos es importante destacar la necesidad de evitar la infiltración de grandes volúmenes porque los pacientes con un lecho cicatrizado y que no se adapta son más propensos a la necrosis grasa, quistes de aceite, reabsorción de grasa o irregularidades en el contorno. La grasa debe inyectarse uniformemente en un patrón radial en forma de abanico en múltiples profundidades de tejido utilizando pequeñas alícuotas para minimizar las irregularidades del contorno y mejorar la supervivencia de la grasa.1
Un grupo de autores realizó un estudio de cohorte prospectivo para evaluar la seguridad y la eficacia del injerto de grasa en el tratamiento de deformidades craneofaciales postraumáticas y postquirúrgicas. Bourne y cols. confirmaron la seguridad del injerto de grasa con ausencia de complicaciones mayores. Obtuvieron una retención de volumen promedio del 63% a los 9 meses. No hallaron correlación entre el volumen total inyectado y la tasa de retención. Los procedimientos de injerto posteriores tuvieron una retención de volumen similar a la de la primera ronda, lo que llevó a una correlación significativa entre el porcentaje de retención de volumen en la primera ronda de inyección y la retención de las inyecciones posteriores. Se notó una mejora en la satisfacción con la apariencia física, las relaciones sociales y la calidad de vida del funcionamiento social.9
Francesco y cols. sostienen que el injerto de grasa autóloga para las deformidades craneofaciales es una excelente alternativa por ser menos invasivo y más seguro que las opciones reconstructivas tradicionales, y que alcanzan una tasa de estabilidad del volumen a los 3 meses, conduciendo a resultados positivos informados por los pacientes.1
Es importante mencionar que con esta técnica cabe la posibilidad de requerir segundo tiempo de lipotransferencia debido a que el índice de reabsorción es bastante impredecible en la zona craneofacial por la escasez de tejido blando. La tasa de reabsorción del injerto de grasa es variable y, a menudo, se necesitan procedimientos adicionales para lograr el resultado deseado. La preferencia de los autores es esperar al menos 3 meses para que la respuesta inflamatoria se asiente antes de la segunda ronda de injertos de grasa. 1 Estudios previos han demostrado que la pérdida de volumen generalmente se estabiliza alrededor de los 6 meses.9
El grado de reabsorción de grasa y la toma de grasa dependen del área facial inyectada. Suele ser alta en la zona labial-perioral, moderada en las sienes, media en la glabela y media-baja en la zona malar y en las líneas de marioneta (arrugas de las comisuras labiales que descienden hacia el mentón). La centrifugación adecuada permite purificar y condensar el tejido adiposo aspirado, mejorando así la retención del injerto y maximizando la regeneración. Además, para lograr una mejor regeneración de los adipocitos después de la lipotranferencia y los efectos revitalizantes de los tejidos, la condensación de grasa es extremadamente importante.3
A pesar de que la mayoría de casos reportados procesan la grasa con centrifugación, no constituye el único método de procesamiento. También se puede realizar filtración o decantación como se demostró en nuestros casos. Actualmente no existe evidencia de la superioridad de una técnica sobre la otra.
Como mencionan Clauser y cols. se desconoce la longevidad de la grasa injertada. Es posible que se requieran tratamientos complementarios para obtener resultados más satisfactorios. El resultado depende de la experiencia y la técnica del cirujano. Con el tiempo, las fluctuaciones del peso corporal también pueden afectar el volumen del injerto. Cuando se realiza un injerto de grasa, el principio más importante a considerar es evitar la sobrecorrección o el sobreinjerto y el llamado efecto de estrangulamiento.2 En las series reportadas por Bourne descubrieron que los pacientes que dejaron de fumar al menos 1 mes antes de la cirugía tenían una mejor retención de volumen que los no fumadores. Esto podría deberse a la adaptación a la hipoxia intermitente, lo que permite que las células toleren mejor el estrés isquémico durante el injerto.9
Gornitskey y cols. presentaron la primera revisión sistemática del injerto de grasa en la región facial. Con un total de 4577 pacientes con diversos defectos del contorno facial tratados con injerto de grasa autóloga. Los sitios de inyección se clasificaron por regiones faciales anatómicas como cara superior (32,5 %), media (53 %) e inferior (14,5 %). El volumen medio de grasa inyectada fue de 16,9 ml. La retención de volumen medio ponderado de los injertos no enriquecidos fue del 41,63 %. La retención del injerto por indicaciones estéticas faciales y reconstructivas fue del 45,76% y 38,26%, respectivamente. Obtuvieron una tasa de complicaciones mínimas del 2,27% y la mayoría de las complicaciones (84,61%) se atribuyeron a asimetría o irregularidades de la piel (injerto excesivo o inadecuado o supervivencia del injerto). La necrosis grasa (n=3) y la infección (n=2) representaron el 2,88% y el 1,92%.6
La mayoría de las complicaciones son menores e incluyen reabsorción, subcorrección, sobrecorrección, irregularidades visibles, migración de grasa inyectada y complicaciones del sitio donante. La reabsorción ha demostrado una gran variabilidad. Las irregularidades o la subcorrección se pueden corregir con varias rondas de injertos de grasa. Las complicaciones mayores son mucho más raras. Una preocupación importante con cualquier procedimiento de injerto de grasa es la lesión de las estructuras subyacentes y la exposición iatrogénica de placas y otros cuerpos extraños. La complicación más temida es la embolización de grasa después de la inyección intravascular, que puede provocar ceguera o accidente cerebrovascular. Francesco y cols. recomiendan que para prevenir esta complicación se deben utilizar cánulas romas (las cánulas afiladas y pequeñas son más propensas a perforar los vasos), inyectar pequeños volúmenes para evitar que una columna continua de lipoaspirado se extienda hasta las arterias oftálmica o carótida interna, y tener en cuenta las estructuras y los vasos vitales para evitar inyecciones intravasculares accidentales.1
Schiraldi y cols. resumen los efectos secundarios relacionados a la lipotransferencia en tres categorías: graves, moderados y menores. Los efectos secundarios graves (13,4 %) son la inyección intravascular o la migración que a menudo provocan una discapacidad permanente o la muerte. Los efectos secundarios moderados (38,3%) como hipertrofia grasa, necrosis, formación de quistes, irregularidades y asimetrías requieren una operación de retoque. Los efectos secundarios menores (48,3 %) como edema prolongado o eritema no requieren tratamiento quirúrgico. A pesar de que se supone que la tasa general de complicaciones del injerto de grasa facial es de alrededor del 2%, se desconoce la tasa real de complicaciones del injerto de grasa facial debido a la falta de informes y la ausencia de consenso sobre la definición e identificación de los efectos secundarios.10
Pese a que faltan estudios prospectivos para determinar aún más la tasa real de complicaciones de este procedimiento, con un informe claro de las pautas de complicaciones, como mencionaron Schiraldi y cols. hasta lo reportado en la literatura, la lipotransferencia tiene una alto porcentaje de satisfacción por parte de los pacientes, con pocas complicaciones y morbilidad mínima en el sitio donante. Bourne presenta el primer estudio prospectivo que demuestra seguridad y eficacia con injertos de grasa para el tratamiento de déficits craneofaciales traumáticos y con cicatrices.9 Al igual que Krastev y cols. que han presentado una revisión sistemática muy necesaria y un metanálisis de 52 estudios de transferencia de grasa autóloga para cirugía reconstructiva facial que consta de 1568 pacientes con la conclusión de que lograron una alta satisfacción del paciente (91%) y satisfacción del cirujano (89%) solo después de 1,5 sesiones con retención de volumen del 50% al 60% en 1 año.11
Se puede confirmar que los resultados hallados en nuestra serie son equiparables a los de la literatura internacional.
CONCLUSIÓN
La lipotransferencia constituye una técnica mínimamente invasiva, con baja morbilidad y altas tasas de efectividad en cuanto al resultado estético y a la satisfacción por parte del paciente. Es una herramienta que nos brinda la cirugía plástica y que todo neurocirujano debería considerar ante un defecto secundario a un abordaje anterolateral a la base del cráneo.
Los autores no declaran conflicto de interés
Los autores no declaran financiamiento.
Este es un artículo de acceso abierto bajo la licencia CC BY-NC https://creativecommons.org/licenses/by-nc/4.0/
BIBLIOGRAFÍA
COMENTARIO
Los autores realizaron 45 procedimientos de lipotransferencias para corrección de defectos craneofaciales en pacientes adultos de ambos sexos. Todos presentaban defectos de volumen como consecuencia de diversas craneotomías realizadas previamente (pterionales, orbitocigomáticas, etc). Describieron minuciosamente la técnica, mostrando un acabado conocimiento de la misma. Lo interesante de todo el procedimiento fue su carácter ambulatorio. En tiempos de restricciones, disminuir los costos de una internación constituye un valor agregado a resaltar, sobre todo porque los resultados fueron gratificantes tanto para los pacientes como para los autores. Hoy en día el aspecto físico es algo muy valorado en general. Todos sabemos que las secuelas visibles de una intervención disminuyen la autoestima. Poder mejorarlas con un procedimiento tan poco invasivo, sin duda es una elección aceptable.
Prof. Dr. Juan José María Mezzadri
Departamento de Neurocirugía, Hospital Universitario Fundación Favaloro
Ciudad Autónoma de Buenos Aires, Argentina