Factores radiológicos predictores de grado de resección en pacientes con schwannomas vestibulares.
Luz Andreina Acevedo Mantilla, Juan F. Villalonga, Amparo Saenz, Matías Baldoncini, Tomás Funes, Álvaro Campero.
LINT, Facultad de Medicina, Universidad Nacional de Tucumán, Argentina
Luz Andreina Acevedo Mantilla
neurocirujanocaracas@gmail.com
Recibido: julio de 2022. Aceptado: mayo de 2023.
DOI: 10.59156/revista.v37i02.371
ORCID:
Luz Andreina Acevedo Mantilla: 0000-0002-3337-9155
Juan F. Villalonga: 0000-0002-1544-6334
Amparo Saenz: 0000-0002-6675-5428
Matías Baldoncini: 0000-0001-9323-8306
Tomás Funes: 0000-0001-9353-7197
Álvaro Campero: 0000-0001-5184-5052
RESUMEN
Introducción: Existen diversos factores predictores de grado de resección en la cirugía de los schwannomas vestibulares (SV). Nuestro equipo en Tucumán realizó un estudio sistemático perioperatorio con un protocolo específico de resonancia magnética (RM) en estos pacientes. El objetivo del presente estudio fue determinar la utilidad de la RM como predictor de grado de resección de los SV.
Materiales y métodos: Se realizó un estudio de serie, de tipo correlacional, descriptivo y retrospectivo de pacientes operados de SV, por nuestro equipo en Tucumán, entre enero 2014 y diciembre 2020 (n:92). Se realizó correlación estadística, entre las características imagenológicas con el grado de resección.
Resultados: Un tumor sólido aumenta 39,19 veces la probabilidad de tener una resección completa en comparación con un tumor quístico.
Conclusión: La RM permite definir adecuadamente la consistencia tumoral; un tumor sólido se asocia a una mayor probabilidad de resección total.
Palabras clave: base de craneo, neurofibromatosis, resultado funcional, schwannoma vestibular.
Radiological factors that predict the degree of resection and functional preservation in patients with vestibular schwannomas.
ABSTRACT
Background: There are various predictors of degree of resection surgery for vestibular schwannomas (SV). Our team in Tucumán carried out a systematic perioperative study with a specific magnetic resonance imaging (MRI) protocol in these patients. The objective of the present study was to determine the usefulness of MRI as a predictor of the degree of resection of VS.
Methods: A serial, correlational, descriptive, and retrospective study of patients operated on for SV was carried out by our team in Tucumán, between January 2014 and December 2020 (n: 92). Statistical correlation was made between the imaging characteristics with the degree of resection.
Results: A solid tumor increases 39.19 times the probability of having a complete resection compared to a cystic tumor.
Conclusion: MRI allows to adequately define tumor consistency; a solid tumor is associated with a higher probability of total resection.
Keywords: functional outcome, neurofibromatosis, skull base, vestibular schwannoma.
Abreviaturas:
SV: schwannomas vestibulares. NF: neurofibromatosis. CAI: conducto auditivo interno. APC: ángulo pontocerebeloso, RM: resonancia magnética. TC: tomografía computada. HB: House Brackmann.
INTRODUCCIÓN
Los schwannomas vestibulares (SV), neoplasias benignas de crecimiento lento, se originan en el nervio vestibular superior o inferior,1 con una incidencia de 6% dentro de los tumores intracraneales y un 80-90% de los tumores del ángulo pontocerebeloso (APC) en la población general de la mayoría de las series estudiadas.2 En pacientes con neurofibromatosis (NF) el porcentaje es variable, dependiendo si es tipo 1 o tipo 2, teniendo una mayor proporción en los pacientes con neurofibromatosis tipo 2, en los cuales es frecuente ver antes de los 21 años SV bilaterales en un 95% de los casos.1-2
La resección quirúrgica continúa siendo el pilar de tratamiento en el caso de los SV extracanaliculares.3
Existen diversos factores predictores de grado de resección en la cirugía de los SV.1,3 Nuestro equipo en Tucumán realizó un estudio sistemático perioperatorio con un protocolo especifico de RM en estos pacientes.
El objetivo del presente estudio fue determinar la utilidad de la RM como predictor de grado de resección de los SV.
MATERIALES Y MÉTODOS
Se realizó un estudio de serie, de tipo correlacional, descriptivo y retrospectivo de pacientes operados de SV, en dos instituciones de Tucumán, entre enero 2014 y diciembre 2020 (n:92). Se incluyeron (n:84) a los pacientes que cumplieron con el protocolo de seguimiento a un mínimo de 10 meses con RM con contraste pre y post operatoria. Se excluyeron los pacientes que no cumplieron con el seguimiento post quirúrgico clínico e imagenológico (n:8).
Los estudios de neuroimagen incluyeron tomografía computarizada de ambos conductos auditivos internos (CAI) y resonancia magnética cerebral (RM) con gadolinio y secuencias en T2 pesado, tales como turbo spin eco (TSE) con o sin pulsos de saturación grasa.
En todos los casos se utilizó posición semisentada,4 abordaje retrosigmoideo clásico (5) y monitoreo neurofisiológico intraoperatorio. Este último consistió en el monitoreo de los potenciales evocados somato sensitivos y motores de vías largas, como así también de nervios craneanos de la región del APC. El tiempo intradural fue realizado por el mismo neurocirujano (AC).
El período de seguimiento fue de 10 meses; ya que es el lapso en el que se define una lesión permanente del nervio facial, candidato a anastomosis hipogloso facial.6
Características imagenológicas preoperatorias:
Las características imagenológicas estudiadas en RM fueron: tamaño tumoral, consistencia (sólidos o quísticos), ubicación del quiste (central o periférico), extensión al (CAI) y superficie del tumor (regular o irregular).
Tamaño tumoral: se usó la escala de Hannover para determinarlo.7,8 T1 y T2 (pequeño); T3a y T3b (mediano); T4a y T4b (grande)8 (Tabla 1).
Tabla 1: Descripción del tamaño tumoral acorde a clasificación de Hannover
Pequeños |
T1: Intrameatales |
| T2: Intra – Extrameatales | |
| Medianos | T3a: Tumores que llenan la cisterna del ángulo pontocerebeloso |
| T3b: Tumores que alcanzan el tallo encefálico | |
| Grandes | T4a: Tumores que llenan la cisterna del ángulo pontocerebeloso y comprimen el tronco encefálico. |
| T4b: Tumores con compresión del cuarto ventrículo. |
Consistencia: se clasificó según la RM en: 1) sólidos, aquellos con captación de contraste homogénea y uniforme; 2) quísticos, cuya captación de contraste es heterogénea, dejando ver cavidades de degeneración quística. Estos últimos se subdividieron, a su vez, en aquellos con quistes externos y quistes internos.9(Tabla 2).
Tabla 2. Clasificación según la consistencia tumoral.
| Sólidos | |
| Quísticos | Quistes externos |
Quistes internos
|
Superficie tumoral: puede ser regular o irregular, lo cual es importante definir en la fase preoperatoria para una adecuada planificación quirúrgica.10
Grado de resección
Se evaluó el grado de resección quirúrgica mediante RM con contraste a las 12 semanas postoperatorias. Se categorizaron a los pacientes en 3 grupos según porcentaje de tumor resecado: 1) total, los pacientes cuya resección fue del 100%; 2) subtotal, en pacientes con resección mayor al 95% y 3) parcial, menor al 95%.11
Resultado funcional postoperatorio
Función facial:
Para valorar el compromiso y severidad del nervio facial se utilizó la clasificación de House Brackmann (HB), en tal sentido fueron categorizados los resultados postquirúrgicos a mediano plazo (30 días postoperatorio) y a largo plazo (10 meses) como: excelente en todos aquellos pacientes con una puntuación de 1, bueno en pacientes con puntuación 2 y 3, y por último desfavorable, en los pacientes con una puntuación mayor a 4 en dicha escala. 12
Función auditiva:
Se evaluó la función coclear prequirúrgica mediante audiometría con logoaudiometría. Se consideró como: 1) buena, todos aquellos pacientes que mantuvieron o mejoraron su función en el postoperatorio tardío; y 2) mala: pacientes que empeoraron su función coclear en el postoperatorio. Además, se registró a los pacientes con anacusia previa.
Función de los pares bajos:
Se evaluó sobre la base más severa de alteración, que son los trastornos asociados a la deglución y defensa de la vía aérea. De este modo, a fines prácticos se registró el requerimiento (o no) de traqueostomía y/o gastrostomía perioperatoria. Se consideraron dos categorías: 1) bueno; sin requerimiento; y 2) malo; con requerimiento.
Análisis estadístico:
Las variables continuas se presentaron como media (m) y desvío estándar (DS), las variables categóricas como frecuencias absolutas y relativas. Para el análisis estadístico, se utilizó un análisis multivariado donde se colocaron todas las variables independientes (género, edad y características imagenológicas de las lesiones) y se analizaron con respecto a las 4 variables de resultado (tipo de resección, función facial, auditiva y de pares bajos).
Para el resultado postoperatorio de los nervios facial y auditivo se utilizó regresión ordinal. Para el tipo de resección y alteración de pares bajos se realizó un análisis de regresión logística ya que las variables de resultado eran binarias.
RESULTADOS
Características generales
El 46,42% de la población fué de género masculino con una media de edad de 48,44 (15,07). En la Tabla 3 se resumen las características generales de la población.
El 70,24% de los tumores fueron de tamaño grande. Predominaron las lesiones solidas (67,86%), en comparación con las quísticas En el 82,14% de los casos la lesión ocupó todo el canal auditivo. El 83,33% presentó una superficie regular.
Tabla 3. Características de la población
| Característica | Subtipo | n (%) |
| Tamaño | Pequeño | 6 (7,14%) |
| Mediano | 19 (22,62%) | |
| Grande | 59 (70,24%) | |
| Consistencia | Sólidos | 57 (67,86%) |
| Quísticos | 27 (32,14%) | |
| Ocupación del CAI | Total | 69 (82,14%) |
| Parcial | 15 (17,86%) | |
| Superficie | Regular | 70 (83,33%) |
| Irregular | 14 (16,67%) |
Grado de resección
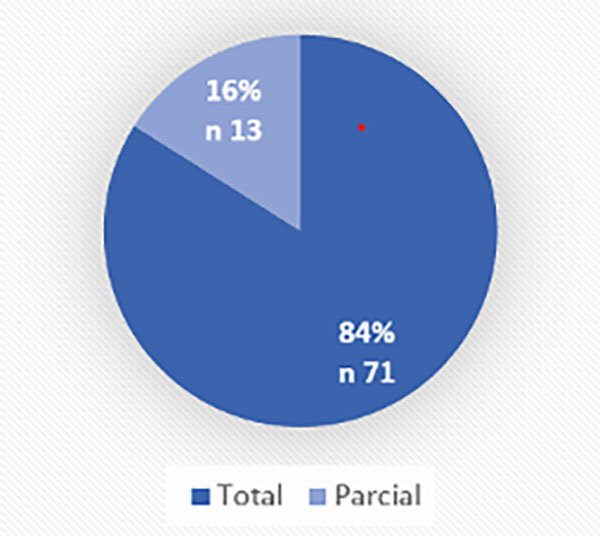
En el 84,52% (n:71) de los casos se logró una resección total de la lesión. En el 13% (n:11) subtotal y en el 2,38% (n:2) parcial. El 92,3% (n:12) de los pacientes en los que no se logró una resección total, el tumor fue quístico.
Al analizar las diferentes variables independientes, la única estadísticamente significativa para grado de resección fue la consistencia tumoral. Un tumor sólido aumenta 39,19 veces la probabilidad de tener una resección completa (OR 39,19, IC 95% 3,18-482,19, p valor=0,004) en comparación con un tumor quístico. (Figura 1).

Figura 1. Representa la población y grado de resección
Resultado funcional postoperatorio
En la Tabla 4 se muestran los resultados funcionales.
Función facial:
Un 91.65% tuvo un HB excelente o bueno (i.e. HB de 3 o menor, es decir, con adecuada oclusión palpebral). La media de HB en esta instancia postoperatoria fue de 1,86 (DS: 1,14).
No se evidencio una relación significativamente estadística entre grado de HB postoperatorio y alguna variable preoperatoria. Cabe destacar, que en 44,44% (n:12) de SV quísticos (n:27) se realizó una resección no total con el propósito de preservar la función facial.
Función auditiva:
Los 2 pacientes con función auditiva normal tuvieron una buena evolución postoperatoria.
De los pacientes con hipoacusia previa (n:27), hubo un 66,66% (n:18) en los que se registró un empeoramiento funcional luego de la cirugía; de estos, un 72,2% presentaba una invasión total al CAI. Los pacientes restantes (n:9) cursaron sin modificación de la audiometría.
Un 65,47% (n:55) presentó anacusia previa, que no mejoró.
Función de pares bajos:
Un 2,38% (n:2) presento déficit de pares bajos en el postoperatorio inmediato. De estos, uno de los pacientes presentaba déficit severo preoperatorio y el otro paciente no. El primero no mejoro y el otro tuvo restitutio ad integrum con rehabilitación especifica.
De la figura 2 a la 8, se muestran algunos casos como los mas representativos de nuestra población.
Tabla 4. Resultados funcionales, pre y postquirúrgicos a largo plazo.
| Preoperatorio | Postoperatorio tardío | ||
| Facial | Excelente | 97,62% (n:82) | 47,61% (n:40) |
| Bueno | 2,38% (n:2) | 44.04% (n:37) | |
| Desfavorable | 0% | 8,33% (n:7) | |
| Auditivo | Anacusia | 65,48% (n:55) | 86,90% (n:73) |
| Hipoacusia | 32,14% (n:27) | 10,71% (n:9) | |
| Normal | 2,38% (n:2) | 2,38% (n: 2) | |
| Pares bajos | 1,19% (n:1) | 2,38% (n:2) |
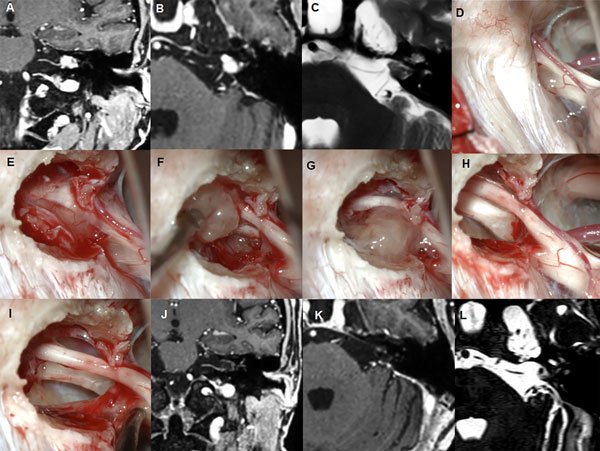
Figura 2: Paciente masculino de 59 años, operado de SV T1 izquierdo. A-C: RM preoperatoria. D-I: hallazgos intraoperatorios. J-L: RM postoperatoria.
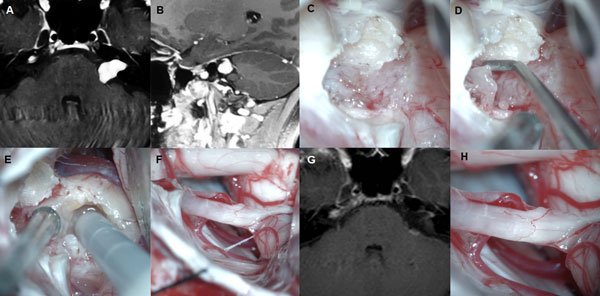
Figura 3: Paciente femenino de 40 años, operada de SV T3b izquierdo. A-B: RM preoperatoria. C-F: hallazgos intraoperatorios. G: RM postoperatoria, H: imagen intraoperatoria del lecho tumoral y descompresión del complejo VII-VIII
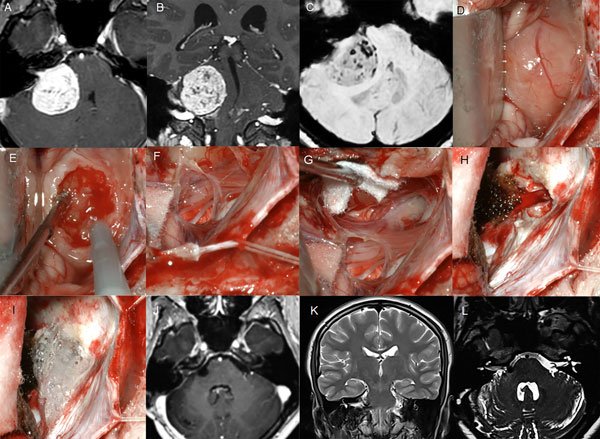
Figura 4: Paciente femenino 20 años, operado de SV T4b derecho. A-C: RM cerebral preoperatoria, D-I: imágenes intraoperatorias, D-F descompresión intratumoral con aspirador ultrasónico, G-H descompresión del complejo VII-VIII, I: oclusión del CAI con cola de fibrina. J-L: RM cerebral postoperatoria

Figura 5: Paciente masculino de 18 años, operado de SV T4b bilateral. A-C: RM cerebral preoperatoria. D-I: imágenes intraoperatorias (lado derecho), D-F descompresión intratumoral con aspirador ultrasónico, G-H descompresión del complejo VII-VIII, I: oclusión del CAI con cola de fibrina., J-L: RM cerebral postoperatoria
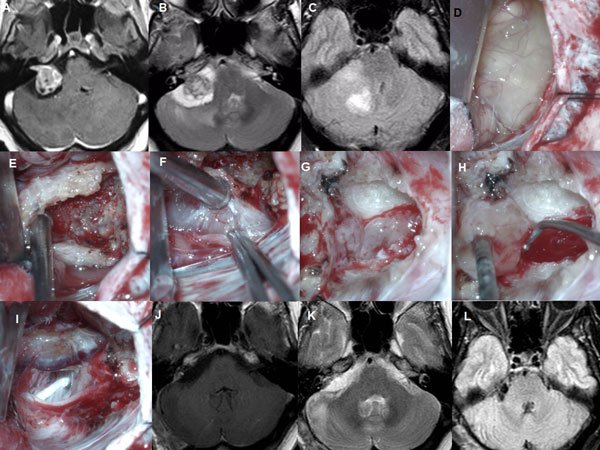
Figura 6: Paciente femenino de 72 años, operado de SV T3b con quiste externo. A-C RM preoperatoria, D-I: imágenes intraoperatorias, D-F descompresión intratumoral con aspirador ultrasónico, G-H descompresión del complejo VII-VIII, J-L: RM cerebral postoperatoria.
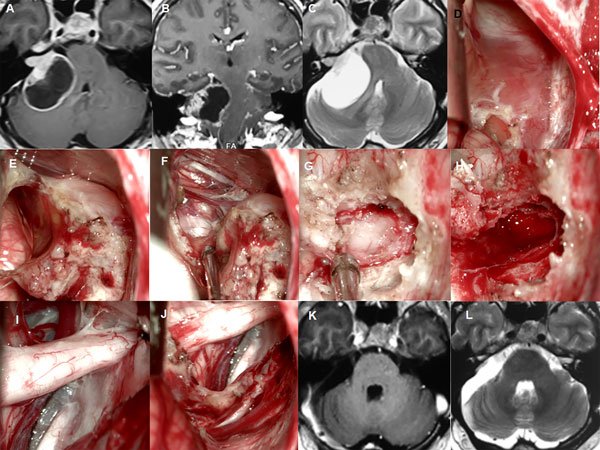
Figura 7: Paciente masculino de 37 años, operado de SV T4b derecho con quiste externo. A-C: RM cerebral preoperatoria. D-J: imágenes intraoperatorias, K-L: RM cerebral postoperatoria
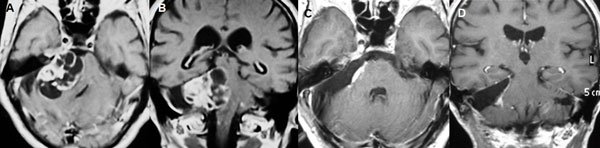
Figura 8: Paciente masculino de 62 años, operado de SV T4b multiquístico. A-B: RM preoperatoria. C-D: RM cerebral postoperatoria.
DISCUSIÓN
Con relación a los SV, la literatura actual sostiene que la resección quirúrgica sigue siendo el estándar de oro para su tratamiento3. En los últimos años se jerarquizó la importancia de lograr un equilibrio entre la máxima resección tumoral y la preservación funcional del nervio facial y eventualmente del nervio coclear.13,14
Los estudios acerca de la función auditiva se orientan a la identificación de factores pronósticos para el éxito de su preservación posterior al tratamiento microquirúrgico de los SV. Variables como la tasa de crecimiento, consistencia, resección parcial con radiocirugía postquirúrgica, potenciales evocados intraoperatorios y tamaño tumoral no han arrojado resultados concluyentes en la mayoría de las series estudiadas.15 Aun cuando el presente estudio no fue estadísticamente significativo en torno a este apartado; los autores sostienen que tanto la identificación imagenológica de extensión tumoral al CAI y la audiometría parcialmente alterada en el preoperatorio (hipoacusia), podría representar un riesgo mayor de pérdida total de la función auditiva en el postoperatorio tardío, además destacan la importancia del registro intraoperatorio de este par craneal.
En el presente estudio se evidenció que la única variable estadísticamente significativa en relación al grado de resección fue la consistencia tumoral. Un tumor quístico disminuye las probabilidades de resección completa. En este sentido, decidimos revisar la literatura contemporánea más actual sobre el tema.
No se evidenció que el tamaño tumoral tenga implicaciones en el grado de resección. Esto fue llamativo, por lo que también se revisaron los resultados de otros equipos de referencia en otro apartado.
Para finalizar se expondrán las recomendaciones actuales esgrimidas por la Asociación Europea de Cirugía de Base de Cráneo (i.e. en inglés EANS Skull Base)
Sobre los SV quísticos
La incidencia real de los SV quísticos es controversial, ya que existen diferentes criterios de definición e inclusión, generando variaciones en los registros que oscilan entre el 5 y el 48%. Si bien la definición incluye el hallazgo en imágenes e intraoperatorio de formaciones quísticas, algunos autores suman la positividad de la proteína de membrana S-100. Las lesiones quísticas tienen mayor densidad de células Antoni B (lo que genera mayor laxitud de la arquitectura del tumor y formación de quistes a diferencia de las lesiones sólidas con predominante población de células Antoni A), incrementada cinética celular y un crecimiento envolvente del nervio facial, lo que hace más compleja la resección y preservación anatómica y funcional del nervio facial. (10, 16) Se estima que los SV sólidos tienen una tasa de crecimiento de 2-6 mm/año, no obstante, la tasa de crecimiento de los SV quísticos ha sido precisada con menos exactitud debido al comportamiento rápido y menos predecible.16,17
Thakur y cols. no describen diferencias en la resección tumoral ni cambios en la mortalidad en SV sólidos respecto a los quísticos, pero sí describe mayor preservación del nervio facial en los primeros.18
Mehrotra y cols. sostienen que la descompresión del tumor al vaciar el componente quístico permite una rápida identificación, disección y preservación del nervio facial.19 Sin embargo, aunque en la teoría pudiera creerse que los tumores quísticos favorecen la identificación de estructuras, también es cierto que dependerá de diversas características de estos quistes el tratamiento que tengan estas estructuras. En relación a este punto, podemos citar el trabajo de Piccirillo y cols.; quienes encontraron muy acertadamente tres factores que afectan la evolución quirúrgica de los pacientes con SV quísticos: el grosor de la pared del quiste, la posición del quiste y el tamaño extrameatal del tumor en su componente sólido y quístico. Según estos criterios definió dos tipos: (Tabla 5).
Tabla 5: Clasificación de los SV quísticos basados en la localización del quiste y el espesor de la pared.
Tipo |
Localización del quiste y espesor de la pared | Subtipo | Definición |
| A | Central y pared gruesa | 1 | Múltiples quistes centrales pequeños con pared gruesa |
| 2 | Múltiples quistes centrales medianos con pared gruesa | ||
| 3 | Único quiste central grande con pared gruesa | ||
| B | Periférico y pared delgada | 1 | Anterior |
| 2 | Medial | ||
| 3 | Posterior | ||
| 4 | Combinado |
Del análisis de la clasificación se define que las lesiones quísticas Tipo 1 son menos complejas que las lesiones quísticas Tipo 2. Dentro de las Tipo 2, el autor considera más complejos los quistes de localización anterior o medial donde recomienda la resección subtotal dejando fragmentos de quiste adheridos a estructuras neurovasculares o el nervio facial con el objetivo de evitar secuelas. Por su parte los SV quísticos Tipo 2 de localización posterior representan menor complejidad quirúrgica.20
Wei y cols. describieron que los tumores quísticos tienen una adhesión mayor al nervio cuando existe un nivel liquido-líquido en el quiste, a diferencia de aquellos tumores sólidos sin el referido nivel. Esta adhesión mayor puede explicarse por la teoría de origen de los quistes, luego de reiterados eventos de apoplejía y sangrado con la consecuente inflamación y mayor adhesión al nervio, destruyendo la barrera nervio-tumor.20
Han y cols. reportaron una incidencia de SV quísticos que varía de 5,7 a 48% de todos los SV, considerando las series clásicas, contrastando con los informes más recientes que sugieren un rango menos amplio entre el 10 y el 20%. Sin embargo, define como sesgo la ausencia de criterios reproducibles y comparables entre las series en lo que respecta a la definición de SV quístico. Entre los criterios vigentes se consideran el volumen o el diámetro tumoral, la presencia de un quiste único o múltiples, el espesor de la pared y hasta incluso algunos autores suman la positividad de la proteína de membrana S-100. Si se usan en la definición criterios bidimensionales, el diámetro del quiste debería ser mayor o igual a 2/3 del diámetro del tumor. Así, bajo criterios volumétricos, un SV quístico se definiría con un contenido quístico igual o mayor al 30% o a 1/3 del volumen del tumor.21
Samii y cols refiere como principales factores predictivos de preservación del nervio facial a: el tamaño, el componente quístico, cirugías previas o radiocirugía y la experiencia del cirujano.16
El tamaño tumoral… ¿importa?
La revisión sistemática de Ansari y cols., luego de analizar 35 estudios con 5064 casos, determinó como principal factor de riesgo de déficit facial, el tamaño preoperatorio de la lesión.22
Bloch y cols. identifican como el mayor factor de riesgo asociado a injuria del nervio facial el tamaño (lesión menor de 2 cm con un 90% de preservación; mientras que tumores mayores de 2 cm desciende al 67%, entendiendo como preservación un puntaje de 1 o 2 en la clasificación de House y Brackmann). Esta observación explica que los tumores de gran volumen someten al nervio a injuria por tensión, estiramiento, compresión y pobre vascularización, representando la manipulación quirúrgica un riesgo de lesión. Independiente de esta observación, el tamaño no mostró relación con mayor adhesión a estructuras nobles de la región. Por esto, sería adecuado en determinados casos realizar resecciones subtotales y radioterapia optimizando los resultados de la función facial.23
Boublata y cols. al presentar los resultados de una serie de 151 SV grandes y gigantes, concluye que el tamaño y la característica sólida o quística tiene una influencia directa en la posibilidad de resección total y preservación del nervio facial. En 141 casos con tumores sólidos entre 3 y 6 cm de diámetro se lograron 121 resecciones totales y 112 resultados funcionales óptimos del facial (House y Brackmann 1 o 2). Mientras que en los 10 pacientes con tumores quísticos en el mismo rango de tamaño lograron la resección total en 5 casos y resultados funcionales óptimos del nervio en 3 casos.13.
Han y cols pone en evidencia que es poco clara la definición del tamaño de los SV, donde algunos autores consideran “grande” diámetros superiores a 3 cm y un volumen por encima de 5 cm3. Además, expresa que, en su serie, los volúmenes de los SV quísticos fueron 4 veces mayores respecto a los de los SV sólidos. Y concluye que el déficit facial está principalmente influenciado por el tamaño y el crecimiento acelerado de los SV quísticos y no por el quiste en sí mismo.20
Ocak y cols. definieron que las metas modernas de la cirugía de los SV deben apuntar a una resección total de la lesión con preservación funcional del nervio facial. Sostienen que la descompresión precoz del quiste en la cirugía ayuda a la rápida localización y preservación funcional de este. La preservación anatómica del nervio en la cirugía es elemental y luego aguardar la evolución por un lapso de 6-12 meses debido a los peores resultados observados en el corto plazo respecto al largo plazo.24 Los autores coinciden con esta aseveración, ya que en el presente trabajo se pudo evidenciar mejores resultados a largo plazo.
Grinblat y Ocak coinciden en que el tamaño es la variable más fuerte respecto a la evolución funcional del nervio facial. Consideran que el desplazamiento anterosuperior del nervio por el tumor está conectado con mayor riesgo de paresia/parálisis post operatoria.14,24
Recomendaciones actuales
En el 2020, la sección de base de cráneo de la Asociación Europea de Neurocirugía publicó un consenso de recomendaciones para el manejo quirúrgico de los SV grandes. Desde la óptica de los autores es requisito elemental:
Asimismo, aconsejan destinar tiempo en consulta con el paciente y sus familiares; esto a fines de explicar en detalle el impacto de la parálisis facial y otras complicaciones. De este modo, se podrán tomar decisiones en conjunto que prioricen la calidad de vida del paciente.25 Los autores coinciden con esto, ya que la parálisis facial es una secuela muy mal tolerada.
Limitaciones:
Una limitación importante de nuestro estudio además de ser retrospectivo, fue el tamaño de la muestra; que hizo imposible llegar a conclusiones extrapolables a la función tanto del nervio facial como coclear. Sin embargo, la tendencia de nuestros resultados parece apoyar la hipótesis inicial respecto a la utilidad de los estudios de imagen y funcionales preoperatorios como predictores de preservación o déficit, por lo que podría ser interesante seguir la línea de investigación en esta dirección con estudios que incluyan a un mayor número de pacientes.
CONCLUSIÓN
La RM permite definir la consistencia tumoral. Un tumor quístico se asocia a una menor probabilidad de resección total.
Los autores no declaran conflicto de interés
Los autores no declaran financiamiento.
Este es un artículo de acceso abierto bajo la licencia CC BY-NC https://creativecommons.org/licenses/by-nc/4.0/
BIBLIOGRAFIA
COMENTARIO
La cirugía de los schwannomas vestibulares extra-canaliculares continúa siendo el tratamiento de elección y, el paciente se enfrenta a una disminución o la pérdida de la audición o lesión del VII par como complicación; se ha reconocido clásicamente al tamaño y la presencia de quistes como factores predictivos de la lesión.1, 2, 3
En el presente trabajo, los autores hicieron un exhaustivo estudio de las características imagenológicas de 84 casos de tumores tratados. Analizaron el tamaño, la consistencia sólida o quística y la ubicación del quiste, y compararon el grado de resección y el resultado funcional de los pares acústico, facial y bajos.
En su casuística, la mayoría de los tumores fueron grandes, sólidos y regulares. Los resultados expuestos muestran que los schwannomas sólidos pueden resecarse en forma completa y en los casos que no se logró ese objetivo, en su mayoría se trató de tumores quísticos, afirmando que, en algunos casos, el propósito fue la resección parcial para preservar la función facial.
Marcelo Acuña
Hospital Santa Lucía, Ciudad Autónoma de Buenos Aires, Argentina
BIBLIOGRAFÍA