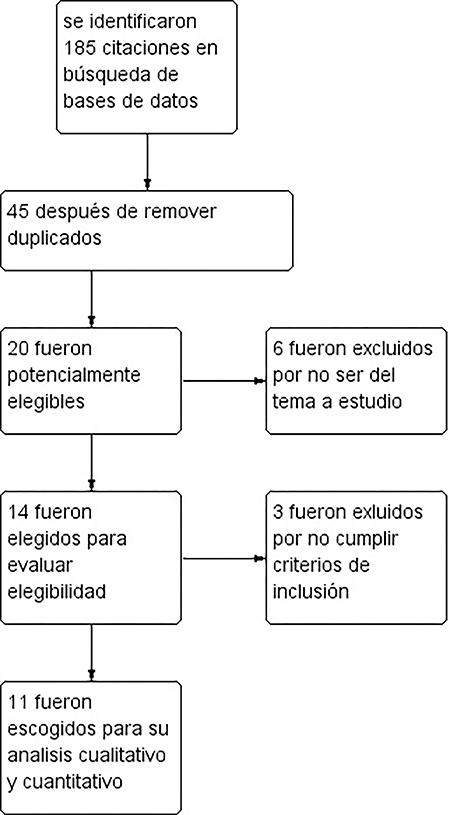
Gráfico 1: Diagrama de Flujo del estudio.
REV ARGENT NEUROC. VOL. 34, N° 2: 124-134 | 2020
REVISIÓN
Una revisión sistemática de la terapia endovascular en pacientes con accidente cerebrovascular isquémico
William A. Florez Perdomo MD,1 Miguel A. Duran MD,2 Edgar F. Laiseca MD,2 Mario F. Quesada3
1Departamento de Urgencias, IPS Clínica Sahagún, Sahagún. Córdoba, Colombia
2Universidad Surcolombiana. Neiva- Huila, Colombia
3Fundación Universitaria Navarra. Neiva- Huila, Colombia
RESUMEN
Objetivo: Revisar sistemáticamente la evidencia de la terapia endovascular comparado con el manejo estándar.
Criterios de inclusión: Ensayos clínicos aleatorizados que incluyan a: pacientes adultos mayores de 18 años, haber sufrido accidente cerebrovascular isquémico manejados con terapia endovascular en comparación con manejo médico.
Métodos: Se realizó la búsqueda en las siguientes bases de datos: MEDLINE, the Central Register of Controlled Trials (CENTRAL); PubMed, HINARI, EMBASE; Cochrane Injuries group y lista de referencia de los artículos.
Resultados: La trombectomía se asoció con disminución de la mortalidad (OR 0,78, IC del 95%: 0,63-0,95 p= 0,01), aumento de la tasa de revascularización (OR 6,16, IC del 95%: 4,39-8,64 p= <0,0001), mejoría de desenlace funcional (OR 1,78, IC del 95%: 1,52 – 2,08 p= <0,0001). No hubo diferencia en cuanto a la recurrencia de isquemia cerebral ni de la aparición de hemorragia intracerebral (OR 0,86, IC del 95%: 0,51 – 1,47 p= 0,59; OR 1,13, IC del 95%: 0,79 – 1,62 p= 0,5, respectivamente).
Conclusiones: La terapia endovascular comparada con la fibrinólisis endovenosa mejora el pronóstico funcional, aunque se necesitan más estudios.
Palabras clave: Terapia Endovascular; Trombectomía; Fibrinólisis; Accidente Cerebrovascular; Mortalidad
ABSTRACT
Objective: Systematically review the evidence of endovascular therapy compared with standard management.
Inclusion criteria: Randomized clinical trials that include adult patients older than 18 years, have suffered an ischemic stroke managed with endovascular therapy compared to medical management.
Methods: The search is performed in the following databases: MEDLINE, the Central Registry of Controlled Trials (CENTRAL); PubMed, HINARI, EMBASE; Cochrane Injury Group and reference list of articles.
Results: Thrombectomy was associated with decreased mortality (OR 0.78, 95% CI 0.63-0.95 p = 0.01), increased revascularization rate (OR 6.16, CI 95%: 4.39-8.64 p = <0.0001), improvement in functional outcome (OR 1.78, 95% CI: 1.52 - 2.08 p = <0.0001). There was no difference in the recurrence of cerebral ischemia or the appearance of intracerebral hemorrhage (OR 0.86, 95% CI 0.51 - 1.47 p = 0.59, OR 1.13, 95% CI %: 0.79 - 1.62 p = 0.5, respectively).
Conclusions: Endovascular therapy compared with the treatment of fibrinolysis improves functional prognosis.
Key words: Endovascular Therapy; Thrombectomy; Fibrinolysis; Cerebrovascular Accident; Mortality
Los autores declaran no tener ningún conflicto de interés.
William A. Flórez Perdomo MD
william-florez@hotmail.com
Recibido: Julio de 2019. Aceptado: Enero de 2020.
INTRODUCCIÓN
El ataque cerebrovascular isquémico afecta aproximadamente a 798.000 personas al año en Estados Unidos.17 La oclusión de uno de los grandes vasos arteriales, principalmente la arteria cerebral media o la carótida interna, se estima que ocurre entre una tercera parte a la mitad de los casos de pacientes con que ha sufrido un accidente cerebrovascular isquémico.23
El manejo actual estandarizado es el uso del activador del plasminógeno tisular (tPA),28 el cual ha tenido un impacto positivo en la mortalidad y la tasa de reperfusión, así como la mejora en los resultados funcionales; sin embargo, su uso está limitado por la estrecha ventana de tiempo terapéutica (<4.5 horas)28 y por importantes contraindicaciones, incluyendo coagulopatías, cirugía reciente, accidente cerebrovascular o lesión cerebral traumática en los últimos 3 meses.6,14 Por lo que solo el 10% de pacientes son elegibles para el tratamiento con fibrinolíticos intravenoso,7 además, la fibrinólisis endovenosa se asocia a largas tasas de recanalización y bajas tasas de revascularización en oclusiones de grandes arterias proximales y el pronóstico sigue siendo pobre.22,25 Por lo anteriormente expuesto se considera la terapia endovascular como una buena alternativa cuando la fibrinólisis está contraindicada, por lo que en los últimos años ha habido un incremento de 6 veces del uso de la trombectomía endovascular en centros de salud especializados en accidente cerebrovascular isquémico en los Estados Unidos.10
La valoración de los desenlaces clínicos ha sido controversial, por lo que conducimos esta revisión sistemática para que nos evalúen los principales desenlaces clínicos asociados a la enfermedad, parámetros sobre el éxito del procedimiento como revascularización y las principales complicaciones.
MÉTODOS
El esquema a seguir será de acuerdo a las recomendaciones de metaanálisis y revisiones sistemáticas de la declaración PRISMA,16 para la presentación de revisiones sistemáticas, metaanálisis, y el manual Cochrane de revisiones sistemáticas y metaanálisis.9 la calidad de la evidencia se evalúa a través de la escala GRADE.12
Búsqueda
Se realizó una búsqueda de ensayos clínicos aleatorizados en las siguientes bases de datos: PUBMED (hasta 2019); Registro Especializado Cochrane Injuries Group (hasta 2019); Registro Cochrane Central de Ensayos Controlados (The Cochrane Library) (hasta 2019); MEDLINE (Ovid) hasta 2019; EMBASE (Ovid); PubMed [http://www.ncbi.nlm.nih.gov/sites/entrez] (hasta 2019); además de la lista de referencia de los estudios incluidos y otros datos relevantes además de los estudios potencialmente elegibles. Nosotros realizamos la búsqueda en internet a través del buscador Google Scholar (www.googlescholar.com) y la base de datos de Science Direct (www.sciencedirect.com) con los términos seleccionados en la estrategia de búsqueda.
La búsqueda se construyó usando términos y descriptores del Medical Subject Heading (MeSH), todos combinados con operadores booleanos. Ver apéndice (estrategia de búsqueda).
Criterios de búsqueda
En forma separada se realizó el tamizaje de los estudios a incluir utilizando los siguientes criterios de inclusión
Extracción, manejo y análisis estadístico de los datos
De manera individual y separada se extrajeron los siguientes datos: mortalidad (escala Rankin modificada 6), independencia funcional (escala Rankin modificada 0 a 2), tasa de revascularización, complicaciones como hemorragia intracraneal, isquemia recurrente. Se contactaron a los autores por datos faltantes. Las dudas se aclararon mediante consulta a experto en metodología de la investigación. El análisis estadístico se realizó a través del riesgo relativo con la metodología Mantel-Haenszel para variables dicotómicas con un modelo de análisis de efecto aleatorizado calculado mediante el software Review Manager 5.3. La heterogeneidad se evaluó mediante el cálculo de Chi cuadrado (I2), siendo por encima del 50% una alta heterogeneidad de los estudios incluidos en el análisis.
Evaluación de riesgo de sesgo
Las revisiones sistemáticas fueron evaluadas por 2 autores de manera independiente, de acuerdo a los lineamientos del manual Cochrane para revisiones sistemáticas (Centro Cochrane Iberoamericano, traductores. Manual Cochrane de Revisiones Sistemáticas de Intervenciones, versión 5.3 [actualizada en octubre de 2016][Internet]. Barcelona: Centro Cochrane Iberoamericano;2012. (http://www.cochrane.es/?q=es/node/269).Los siguientes dominios fueron evaluados y ubicados en las siguientes categorías dependiendo de su validez y del riesgo de sesgo en: “bajo riesgo de sesgo”, “riesgo de sesgo no claro” o “alto riesgo de sesgo”:
RESULTADOS
Tras realizar la búsqueda sistemática de la información siguiendo nuestra estrategia se identificaron 185 citas bibliográficas, de las cuales 20 se consideraron potencialmente elegibles sobre la base de título o el resumen, o ambos, y se obtuvieron los textos completos. Después de una revisión del texto completo, 14 ensayos se consideraron elegibles, 3 fueron descartados por no cumplir criterios de inclusión11,13,26 y 11 reunieron los criterios de inclusión para la revisión (graf. 1; anexo A y B).1,3-5,8,15,18,19,21,24,27

Gráfico 1: Diagrama de Flujo del estudio.
Se evaluó el riesgo de sesgo para los distintos estudios escogidos mediante la metodología descrita y se encontró que el 20% de los estudios presentaron riesgo no claro de cegamiento de los resultados, 15% de alto riesgo de sesgo en el cegamiento del personal y de los participantes, y 25% de sesgo de datos incompletos, 8 estudios estuvieron libre de sesgo (graf. 2 y 3).
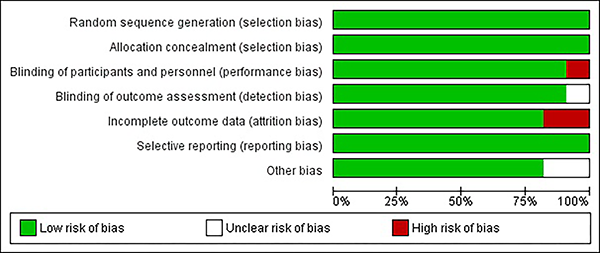
Gráfico 2: Gráfico de riesgo de sesgo: los juicios de los autores de la revisión sobre cada elemento de riesgo de sesgo se presentan como porcentajes en todos los estudios incluidos.

Gráfico 3: Resumen del riesgo de sesgo: revise las opiniones de los autores sobre cada elemento de riesgo de sesgo para cada estudio incluido.
Se escogieron 11 estudios para el análisis final, que involucran 3247 pacientes. En todos los estudios se evaluaron los desenlaces a 6 meses mediante la escala de Rankin modificada. Se evidenció una reducción de la mortalidad en pacientes que se trataron con terapia endovascular comparada con el manejo médico (OR 0,78, IC del 95%: 0,63-0,95 p= 0,01), con baja heterogeneidad entre los estudios (X2 = 10,8 df = 10 I2= 7% p= 0,37) (tabla 1 y graf. 4).
Tabla 1
| Desenlaces | Estudios | Participantes | Método estadístico | Estimación del efecto |
| 1.1 Mortalidad | 11 | 3247 | Odds Ratio (efectos aleatorios, 95% IC) | 0.78 [0.63, - 0.95] |
| 1.2 Independencia funcional a 90 días (mRS 0 a 2) | 10 | 3029 | Odds Ratio (efectos aleatorios, 95% IC) | 1.78 [1.52, 2.08] |
| 1.3 Revascularización a las 24 hs. | 4 | 882 | Odds Ratio (efectos aleatorios, 95% IC) | 6.16 [4.39, 8.64] |
| 1.4 Isquemia recurrente | 5 | 1494 | Odds Ratio (efectos aleatorios, 95% IC) | 0.86 [0.51, 1.47] |
| 1.5 Hemorragia intracerebral | 9 | 2541 | Odds Ratio (efectos aleatorios 95% IC) | 1.13 [0.79, 1.62] |
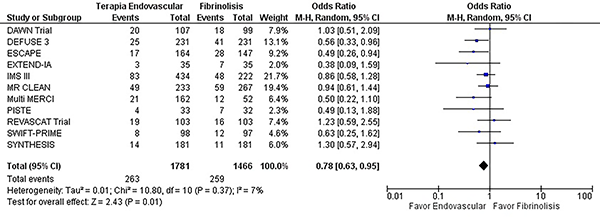
Gráfico 4: Forest plot de la comparación: 1 Terapia endovascular vs. Fibrinólisis, Desenlace: 1.1 Mortalidad.
El manejo con terapia endovascular presenta un aumento de la tasa de revascularización del vaso ocluido en comparación a control (OR 6,16, IC del 95%: 4,39-8,64 p= <0,0001) (X2 = 3,47 df = 3 I2= 14% p= 0,32) (graf. 5).
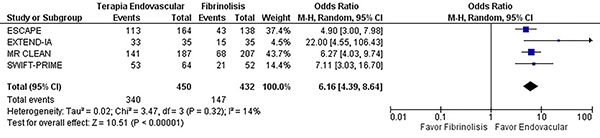
Gráfico 5: Forest plot de la comparación: 1 Terapia endovascular vs. Fibrinólisis, Desenlace: 1.2 Revascularización a las 24 horas.
En el contexto de desenlaces clínico favorables se encontró un incremento de la independencia funcional a 90 días de los pacientes tratados con terapia endovascular en comparación con la fibrinólisis (OR 1,78, IC del 95%: 1,52 – 2,08 p= <0,0001) (X2 = 37,31 df = 9 I2= 76% p=<0,0001) con estudios heterogéneos para este desenlace (graf. 6). No hubo diferencia significativa en la aparición de isquemias recurrentes (OR 0,86, IC del 95%: 0,51 – 1,47 p= 0,59) (X2 = 2,13 df = 4 I2= 0% p=0,71) (graf.7). La terapia endovascular no fue superior al manejo médico en la aparición de hemorragia intracerebral, sin significancia estadística (OR 1,13, IC del 95%: 0,79 – 1,62 p= 0,5) (X2 = 4,32 df = 8 I2= 0% p= 0,83) con una distribución homogénea de los datos en los estudios incluidos para la evaluación de este desenlace (graf. 8 y tabla 1).
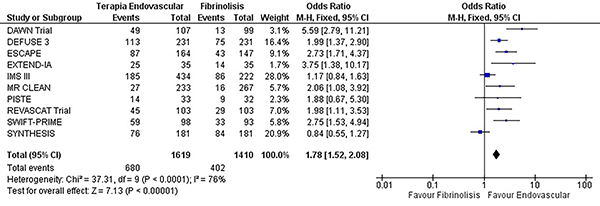
Gráfico 6: Forest plot de la comparación: 1 Terapia endovascular Vs Fibrinólisis, Desenlace: 1.3 Independencia funcional a 90 días (mRS 0 a 2).
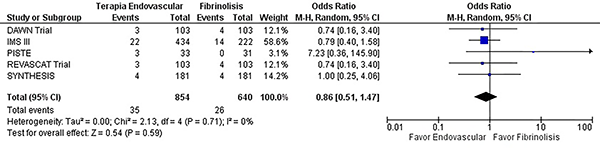
Gráfico 7: Forest plot de la comparación: 1 Terapia endovascular Vs Fibrinólisis, Desenlace: 1.4 Isquemia recurrente.
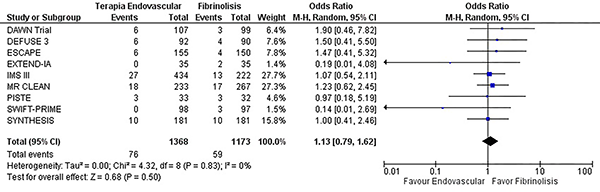
Gráfico 8: Forest plot de la comparación: 1 Terapia endovascular Vs Fibrinólisis, Desenlace: 1.5 Hemorragia intracerebral.
DISCUSIÓN
Este estudio reporta los análisis detallados de 11 Ensayos clínicos aleatorios que compararon la terapia endovascular (trombectomía con o sin colocación de stent, con o sin aplicación de fibrinolítico a través de esta terapia) con el manejo médico actual (terapia fibrinolítica endovenosa) para pacientes con accidente cerebrovascular isquémico. La trombectomía se asoció con disminución de la mortalidad, aumento de la tasa de revascularización, mejoría del desenlace funcional (independencia funcional evaluada con mRs a 90 días). No hubo diferencia en cuanto a la recurrencia de isquemia cerebral ni de la aparición de hemorragia intracerebral. En el análisis de sensibilidad evidenciamos que el uso de tPA y el uso de stent asociados a la trombectomía mecánica son factores importantes que se asocian en los resultados de los desenlaces favorables.
Hubo una alta heterogeneidad en la variable de independencia funcional (I2 = 76%) por lo que se usó la medida de efectos aleatorizados con el fin de disminuir el efecto de la heterogeneidad en los estudios incluidos para la evaluación de esta variable.
Nuestros resultados están de acuerdo con una revisión sistemática publicada en el American Journal of Neuroradiology del año 2016, que muestra un resultado favorable en la independencia funcional (odds ratio, 1.82; 95%CI, 1.38 –2.40; P= 0.001) y fue similar al manejo médico en la ocurrencia hemorragia intracerebral (odds ratio, 1.19; 95% CI, 0.84 –1.68; P= 0.34), sin embargo no evaluaron desenlaces clínicos significativos como la mortalidad.20
En la revista JAMA del año 2015 se publicó una revisión sistemática y metaanálisis que contrasta con nuestros hallazgos ya que en esta revisión no hubo diferencias entre las 2 intervenciones (terapia endovascular y manejo con fibrinolítico) en cuanto a mortalidad.2
Limitaciones
En las limitaciones encontramos la heterogeneidad de los estudios en una variable importante como lo es la independencia funcional, la calidad moderada, uso de varios protocolos de manejo en cuanto al fibrinolítico usado (alteplase, tenecteplase o uroquinasa) así como el manejo posterior a la aplicación de los mismos o de la terapia endovascular [Anexo C].
Se necesitan mayores ensayos para estudiar sistemáticamente la relación de variables relacionadas con el paciente, la enfermedad y el tratamiento con resultados después de la trombectomía mecánica, y para identificar el paciente ideal para someterse a terapia endovascular como variables clínicas antes de la aplicación de la intervención endovascular ASPECT, NIHSS, periodo de ventana terapéutica, uso de Stent o fibrinolítico, así como diversos parámetros de eficiencia y seguridad en la intervención endovascular, además es importante que se reconozcan los pacientes y haya una capacitación de todo el personal de salud para reducir el tiempo del accidente isquémico a iniciar la recanalización y reperfusión.
CONCLUSIÓN
La terapia endovascular comparada con la fibrinólisis endovenosa mejora el pronóstico con disminución de la mortalidad y aumento de independencia funcional, altas tasas de revascularización, sin embargo, no presenta diferencias en la recurrencia de nuevas isquemias y de hemorragia intracerebral.
Se necesitan más estudios de calidad y que además evalúen otros parámetros clínicos y de seguridad para la terapia endovascular.
BIBLIOGRAFÍA
ANEXO A
ESTRATEGIA DE BUSQUEDA
(((((((((((Stroke) OR Cerebrovascular Accident) OR Brain Vascular Accident) OR Cerebrovascular Stroke) OR Cerebral Stroke) OR Acute Cerebrovascular Accident)) OR (((ischemic stroke) OR cerebral Ischemia) OR Brain Ischemia)) AND (((Endovascular Procedure) OR Procedure, Endovascular) OR Endovascular Techniques)) AND ((((Thrombectomy) OR Mechanical Thrombectomy) OR Balloon Embolectomy) OR Embolectomy)) OR (((Stent) OR Drug-Eluting Stents) OR Self Expandable Metallic Stents)) AND (((((((((Thrombolysis) OR Therapeutic Thrombolysis) OR Therapeutic Thrombolyses) OR Thrombolyses, Therapeutic) OR Thrombolysis, Therapeutic) OR Therapy, Fibrinolytic) OR Fibrinolytic Therapies) OR Therapies, Fibrinolytic) OR Fibrinolytic Therapy) AND (Clinical Trial [ptyp] AND Humans[Mesh])
ANEXO B
ESTUDIOS INCLUIDOS
| Estudios | Año | Tipo | Terapia | |||
| endovascular | Manejo médico (fibrinolisis) | Intervención | Descenlace | |||
| DAWN15 | 2017 | RCT | 107 | 99 | Terapia endovascular por trombectomía mecánica con stent Vs fibrinólisis con Alteplase. | Mortalidad a 6 meses, independencia funcional (mRs), tasa de isquemia recurrente y de hemorragia intracerebral. |
| Multi MERCI16* | 2008 | RCT | 162 | 52 | Trombectomía mecánica con stent Multi MERCI vs L5 Retriever. | |
| Comparándolos con fibrinólisis intravenosa e intra arterial. | Mortalidad a 6 meses , tasa de recanalización y tasa de revascularización (comparaciones con Stent no con la fibrinólisis). | |||||
| PISTE17 | 2016 | RCT | 33 | 32 | Terapia endovascular por trombectomía mecánica con stent Vs fibrinólisis con Alteplase. | Mortalidad a 3- 6 meses, independencia funcional (mRs), tasa de isquemia recurrente y de hemorragia intracerebral. |
| MR CLEAN18 | 2014 | RCT | 233 | 267 | Terapia endovascular por trombectomía mecánica con stent Vs fibrinólisis con Alteplase o uro quinasa. | Mortalidad a 6 meses, independencia funcional (mRs), tasa de isquemia recurrente y de hemorragia intracerebral, Revascularización a las 24 horas. |
| EXTEND-IA19 | 2015 | RCT | 35 | 35 | Terapia endovascular por trombectomía mecánica con stent Solitarie FR Vs fibrinólisis con Alteplase. | Mortalidad a 6 meses, independencia funcional (mRs), tasa de isquemia recurrente y de hemorragia intracerebral, Revascularización a las 24 horas. |
| SYNTHESIS20 | 2014 | RCT | 181 | 181 | Terapia endovacular con trombectomia mecánica mas Stent o aplicación de tPA recombinante intrarterial o una combinación vs. fibrinólisis Intravenosa. | Mortalidad a 6 meses, independencia funcional (mRs), tasa de isquemia recurrente y de hemorragia intracerebral. |
RCT: ensayo clínico controlado aleatorizado (Randomized Clinical Trial) mRS: Escala Rakin modificada tPA: activador de plasminogeno tisular UCI: unidad de cuidados intensivos. *-. Se solicitó a autor de correspondencia datos de comparaciones no reportadas (por lo que la evaluación de sesgo presenta alto riesgo)
| Estudios | Año | Tipo | Terapia endovascular | Manejo medico (fibrinolisis) | Intervencion | Descenlace |
| ESCAPE21 | 2015 | RCT | 164 | 147 | Terapia endovascular por trombectomía mecánica vs. alteplase intravenoso. | Mortalidad a 6 meses, independencia funcional (mRs),y tasa de hemorragia intracerebral. |
| DEFUSE 322 | 2018 | RCT | 231 | 231 | Terapia endovascular por trombectomía mecánica vs. Alteplase intravenoso. | Mortalidad a 6 meses, independencia funcional (mRs),y tasa de hemorragia intracerebral. |
| IMS III23 | 2013 | RTC | 434 | 222 | Terapia endovascular por trombectomía mecánica más Stent vs. Alteplase intravenoso. | Mortalidad a 6 meses, independencia funcional (mRs),y tasa de hemorragia intracerebral. |
| SWIFT 24 PRIME | 2015 | RTC | 98 | 97 | Terapia endovascular por trombectomía mecánica más Stent con alteplase intraarterial vs. Alteplase intravenoso. | Mortalidad a 6 meses, independencia funcional (mRs),y tasa de hemorragia intracerebral. |
| REVASCAT25 | 2015 | RTC | 103 | 103 | Terapia endovascular por trombectomía mecánica con stent Solitarie FR vs. fibrinólisis con Alteplase intraarterial o intravenosa. | Mortalidad a 6 meses, independencia funcional (mRs), tasa de isquemia recurrente y de hemorragia intracerebral. |
RCT: ensayo clínico controlado aleatorizado (Randomized Clinical Trial) mRS: Escala Rakin modificada tPA: activador de plasminogeno tisular UCI: unidad de cuidados intensivos. *-. Se solicitó a autor de correspondencia datos de comparaciones no reportadas (por lo que la evaluación de sesgo presenta alto riesgo)
ESTUDIOS EXCLUIDOS
| ESTUDIO | RAZON DE EXCLUSION |
| ECAS II14 | Compara Alteplase con placebo |
| TREVO13 | Terapia endovascular sin comparación con grupo control |
| Roubec 201312 | No responde la pregunta PICO |
ANEXO C
| Terapia endovascular Vs Fibrinólisis para Accidente cerebrovascular isquémico | |||
| DESENLACES | Efectos de Riesgo (95% IC) | No de Participantes (estudios) | Calidad de la evidencia (GRADE) |
| Mortalidad de 3 a 6 meses | OR 0.78 (0.63 a 0.95) | 3247 (11) | ⊕⊕⊕⊕ ALTA |
| Independencia funcional escala Rakin modificada (mRS) a 90 días | OR 1.78 (1.52 a 2.08) | 3029 (10) | ⊕⊕⊕⊝ MODERADA2 |
| Revascularizacion por angiografía a las 24 horas | OR 6.16 (4.39 a 8.64) | 882 (4) | ⊕⊕⊕⊝ MODERADA2 |
| Isquemia recurrente pacientes con isquemia posterior al tratamiento | OR 0.86 (0.51 a 1.47) | 1494 (5) | ⊕⊕⊕⊝ MODERADA2 |
| Hemorragia intracerebral | OR 1.13 (0.79 a 1.62) | 2541 (9) | ⊕⊕⊕⊕ ALTA |
| La base para el riesgo asumido (por ejemplo, la mediana del riesgo del grupo de control en los estudios) se proporciona en las notas a pie de página. El riesgo correspondiente (y su intervalo de confianza del 95%) se basa en el riesgo asumido en el grupo de comparación y el efecto relativo de la intervención (y su IC del 95%). IC: intervalo de confianza ; OR: Odds ratio; | |||
| Grados de evidencia del Grupo de Trabajo | |||
| Alta calidad: es muy poco probable que la investigación adicional cambie nuestra confianza en la estimación del efecto. | |||
| Calidad moderada: es probable que una mayor investigación tenga un impacto importante en nuestra confianza en la estimación del efecto y puede cambiar la estimación. | |||
| Baja calidad: es muy probable que la investigación adicional tenga un impacto importante en nuestra confianza en la estimación del efecto y es probable que cambie la estimación. | |||
| Muy baja calidad: no estamos muy seguros acerca de la estimación. | |||
1Alta heterogeneidad evidencia mucha imprecision
2Inclusion de variables de confusion como de tPA y el uso de stent asociados a la trombectomía mecánica
COMENTARIO
Los autores realizan una revisión sistemática de un tema de alto impacto en la sociedad mundial, que es el tratamiento del accidente isquémico cerebral.
Se trata de una revisión sistemática cuyos resultados muestran que la terapia endovascular comparada con el tratamiento fibrinólisis, mejora el pronóstico con disminución de la mortalidad y aumento de independencia funcional y altas tasas de revascularización, sin embargo, no presenta diferencias en la recurrencia de isquemia y hemorragia intracerebral.
Comparando estos resultados con revisiones previas, como la publicada por Singh y colaboradores de la Mayo Clinic, ellos encontraron que la terapia endovascular no es mejor que la EV (evidencia clase B).1
Otros trabajos mas recientes como el de Phank y col muestran que el tratamiento endovascular es más probable que produzca un mejor resultado funcional para los pacientes en comparación con la trombólisis sola para el accidente cerebrovascular isquémico agudo.2
Indudablemente, como refieren los autores en sus conclusiones, se necesitan más estudios de calidad para determinar con que tratamiento se pueden obtener los mejores resultados.
Este trabajo es importante, ya que contribuye a dar claridad en un tema de alto impacto.
Pablo Ajler
Hospital Italiano de Buenos Aires. C.A.B.A., Argentina.
BIBLIOGRAFÍA
COMENTARIO
Los autores presentan una interesante revisión de la situación actual, y las ventajas de la terapia endovascular (TEV), en el tratamiento del ACV isquémico agudo.
Se realiza una selección y análisis de trabajos científicos, concluyendo que la TEV está asociada con una menor mortalidad, una mejor tasa de revascularización, y un mejor resultado funcional, cuando se lo compara con la terapia fibrinolítica EV (con rPA). Pero, por otro lado informan que no fue superior a la terapia EV en relación a complicaciones, como nuevas isquemias, y transformación hemorrágica.
Las conclusiones está en consonancia con la literatura y con la experiencia de expertos terapeutas EV.1,2 La trombectomía mecánica además, permite realizar el procedimiento extendiendo las “ventanas” terapéuticas, hasta las 16 hs, e incluso hasta las 243 en casos seleccionados. Otra ventaja adicional de la TEV, es el mejor resultado en oclusiones de grandes vasos intracerebrales.
De todos modos, debemos tener en cuenta que los trabajos analizados provienen de centros con servicios EV de excelencia, los que a veces hace difícil replicar y extrapolar los resultados. Considero que todavía hay espacio para la terapia fibrinolítica EV, sobre todo cuando la ventana lo permite (4.5 hs.),4 y cuando no se tiene acceso rápido al procedimiento de trombectomía mecánica. Debemos ser cautos y considerar los recursos de los distintos centros que reciben estos pacientes. Los resultados también están influenciados con el manejo neurointensivo posterior al procedimiento.
Recientemente en Argentina, se realizó un Consenso3 entre varias sociedades científicas, incluida la Asociación Argentina de Neurocirugía. Con un extenso análisis bibliográfico, de criterios y situación actual, se recomienda todavía la terapia con rPA EV antes de las 4.5 hs del inicio del ictus, y TM si no responde la primera, o si la ventana es mas extensa, hasta las 6 hs, e incluso, en casos seleccionados, hasta las 24 hs. El espíritu del Consenso es el uso de las 2 terapias, según las indicaciones (y contraindicaciones) respectivas, sin excluirse necesariamente.
Felicito a lo autores por el análisis y la iniciativa de esta publicación, y considero, que se deberá seguir evaluando en futuros trabajos, tanto los resultados comparativos de las 2 técnicas, así como el alcance terapéutico de la trombectomía mecánica, sobre todo en las ventanas de tiempo para el tratamiento del ACV isquémico.
Fernando García Colmena
Clínica Privada Vélez Sarsfield. Córdoba, Argentina.
BIBLIOGRAFÍA
COMENTARIO
La patología cerebrovascular isquémica constituye un verdadero problema sanitario debido a su alta prevalencia y sus graves consecuencias socioeconómicas. En los últimos años vivimos un verdadero cambio de paradigma en el manejo de la patología, tanto en lo referente a su diagnóstico como tratamiento.
La eficacia de la fibrinólisis endovenosa, a pesar de sus limitaciones, esta comprobada hace ya mas de dos décadas. Luego transcurrieron muchos años sin poder validar una terapéutica mejor, tiempo durante el cual se avanzó en otros aspectos de la problemática, y gracias a un mejor conocimiento fisiopatológico y al avance biotecnológico es que en la actualidad, la Trombectomia Endovascular surgió como un método mas efectivo, seguro y con mayor alcance para los pacientes que lo necesitan.
Los autores realizaron una revisión bibliográfica con buena metodología estadística, comparando dos modalidades terapéuticas y llegando a las conclusiones que ya conocemos en concordancia con trabajos previos. Ambas intervenciones tienen indicaciones precisas y cuentan con niveles de evidencia suficiente, constituyendo los procedimientos de elección en esta patología como se lo ve reflejado en las guías actuales de tratamiento. Por supuesto que aun deben sofisticarse y evolucionar, para lo cual continuará siendo necesario el aporte multidisciplinario de otras ciencias y de otras especialidades. La discusión de cual de estas técnicas es mas efectiva ya esta resuelto, hoy ya no se discute, son complementarias y no excluyentes entre si.
En mi opinión existen temas vigentes que aportarían a la discusión y seria interesante nuevos estudios que permitan obtener conclusiones. Por ejemplo: definir el grado e importancia de circulación colateral, factores pronósticos de hemorragia, comparar trombectomía mecánica con o sin stent, trombectomía con sistema aspirativo, uso combinado, uso de trombolíticos intraprocedimiento, etc.
Por ultimo quiero expresar que muchas veces los resultados importados ya validados en otros continentes, en ocasiones no permiten obtener las mismas conclusiones en países subdesarrollados como el nuestro. En este sentido, encuentro de mucha utilidad estudios o revisiones sobre series de tratamiento locales si los hubiera, considerando nuestra propia situación socio-económica y sanitaria. Estudios sobre la relación costo/beneficio son los que en definitiva evaluaran la eficacia y determinaran nuestra conducta permitiendo el avance de esta ciencia.
José M. Goldman
Hospital Ángel C. Padilla. Tucumán, Argentina.
COMENTARIO
Los autores presentan una revisión sistemática de ensayos y estudios clínicos para el tratamiento del accidente cerebrovascular isquémico (ACVI) comparando la trombolisis IV con el tratamiento endovascular. De acuerdo con sus criterios de búsqueda, de 185 trabajos solo 11 ensayos clínicos aleatorios quedaron finalmente para el análisis sistemático con una población de 3247 pacientes.
La trombólisis IV usando rtPA pasó de una ventana de inicio de los síntomas de 3 a 4.5 horas luego del ensayo ECASS-III en 2008,1 tiene indicaciones y contraindicaciones precisas que los equipos de STROKE conocen a la perfección. A partir del año 2015 y luego de 5 estudios clínicos randomizados el tratamiento endovascular (trombectomía mecánica con o sin uso de stents) para el ACVI tuvo un fuerte impulso debido a los mejores resultados funcionales más la extensión de la ventana terapéutica a 6 horas.2-6 En los casos que ingresan dentro de las 4.5 horas de inicio de síntomas y cumplen con criterios para uso de trombólisis IV se inicia tratamiento con rtPA IV seguido de trombectomía mecánica si se demuestra la oclusión de un vaso mayor. Posteriormente a partir de la publicación del ensayo Dawn la ventana para la trombectomía mecánica se extendió hasta las 24 hs. en casos seleccionados.7 El tratamiento del ACVI ha evolucionado marcadamente en los últimos años y su implementación depende de criterios de selección estrictos que toman en cuenta variables como tiempo de inicio de los síntomas, edad, severidad clínica, volumen del infarto, compromiso de grandes vasos y valoración de la circulación colateral.
Los autores en sus conclusiones expresan: “La terapia endovascular comparada con el tratamiento de fibrinólisis mejora el pronóstico con disminución de la mortalidad y aumento de la independencia funcional, altas tasas de revascularización, sin embargo, no presenta diferencias en la recurrencia de isquemia y hemorragia intracerebral”. En coincidencia con los autores se necesitan más estudios clínicos y ensayos prospectivos randomizados para poder definir el mejor tratamiento del accidente cerebrovascular isquémico. Por último, quiero felicitar a los autores por compartir esta revisión sistemática a la RANC.
Ruben Mormandi
FLENI. C.A.B.A., Argentina.
BIBLIOGRAFÍA